Дури и земајќи ги во предвид фактот дека лекот напредува, се случуваат предвремено раѓање и ќе се случи. Но, драго ми е што нивната фреквенција не се зголемува, но останува повеќе или помалку на стабилно ниво. Според статистичките податоци, процентот на предвремено раѓање во различни земји е 5-20, а во Русија во последните 30 години оваа бројка не надминува 7%.
Какво породување се нарекува прерано?
Според дефиницијата на СЗО, породилноста пред крајниот рок вклучува оние кои се случиле во време на 22-37 недели на бременост и во процесот на кој се роди фетус со тежина од 500-2500 грама.
- Во Руската Федерација, се придржуваме до старата класификација, односно предвременото раѓање е оние раѓања кои се јавуваат од 28 до 37 недели, а телесната тежина на детето достигнува 1-2 килограми.
- Ако породувањето се случи пред 28 недели, но не порано од 22 години, а животен фетус е роден со тежина од 0,5 кг или повеќе, кој живееше точно 7 дена или повеќе, тогаш ваквите случаи се сметаат за предвремено раѓање. Ако еден од условите е неконзистентен, овој случај ќе се нарече спонтан абортус во доцнење.
Што е предвремено породување?
Прераното раѓање се нарекува 38 недели од бременоста. Долго време се зборуваше за предвремено породување само од 28-та недела, дотогаш, почетокот на трудовата активност се нарекува спонтан абортус. Сепак, современите медицински технологии овозможуваат нега на деца родени по 22 недели и тежат повеќе од 500 г. Затоа, веќе во ова време породувањето се нарекува прерано, ако детето е родено жив и живеело најмалку 7 дена.
Поради фактот дека децата родени во период до 28 седмици е премногу тешко да заминат, многу лекари сé уште велат дека предвремено раѓање е породување по 28 недели, а пред тоа може да биде само спонтан абортус. На крајот, не секоја болница има скапа опрема за да ги спаси животите на деца со тежина помала од 1 кг.

Сепак, не ја нарекувајте ситуацијата, туку да ја спасите бременоста или да го спасите животот на бебето, ако бременоста не може да се спаси, лекарите во секој случај. Друга работа е дека без соодветна опрема и подготовки, како и без жестока желба на мајката, многу е тешко да се направи ова. Затоа е многу важно да се дојде до специјализирана болница, во специјализирана породишна болница.
Видови на предвремено раѓање
Според терминот на бременост, предвремено породување е поделено на три вида:
- Многу рано - предвремено раѓање на 22-27 недела - тежината на фетусот во овој период обично е од 500 до 1000,
- Рано предвремено породување во 28-33 недели - тежината на новороденчето од 1000 до 2000 година,
- Предвремено раѓање на 34-37 недела - тежина на детето околу 2500 g.
Сподели и заканата предвремено породување почеток и започна предвремено раѓање. Типот на третман ќе зависи од видот на предвремено раѓање, времето и општата состојба на мајката и детето.
Покрај тоа, можноста за преживување на детето исто така во голема мера зависи од периодот кога се случува предвремено раѓање. Сепак, во секој случај, колку подолго бебето е во матката, толку подобро за него. И секој ден, кој ќе може да го одложи породувањето, ќе го направи повеќе здрав и силен.
Предвремени статистики за труд
Како охрабрувачки момент за жените кои се преоптоварени од страв од предвремено породување, може да се наведат општи статистики за предвремено породување. Имајте на ум дека само 6-8% од сите испораки се прерано. Само мислам дека само 8 од 100 жени прерано раѓаат, а останатите безбедно ги задржуваат своите деца.
И од овој број само 5-7% паѓа на периоди од 22 до 27 недели.Се разбира, потешко е да се добијат такви деца, но многумина успеваат да спасат животи. Во периодот од 27 до 33 недели, се раѓаат малку повеќе од 30% од предвремените бебиња. Многу е полесно да се излезе од таквите бебиња, од кои повеќе од половина преживуваат.
Повеќе од 50% од сите предвремено родени паѓаат на 34-37 недели. Децата што се појавија во овој период се разликуваат од полно работно време само по големина. Сите системи во нивните тела се веќе доволно развиени за да постојат независно во надворешниот свет.
Како што можете да видите, апсолутно мнозинство жени нема апсолутно ништо да се грижат. Остатокот е важно да се консултирате со лекар во времето. Колку побрзо третманот започнува, толку е поголема шансата за среќен исход.
Симптоми на предвремено породување
Како што споменавме погоре, колку подолго детето е во утробата, толку ќе биде поодржлива и здрава. Од ова произлегува дека е многу важно навреме да му се помогне на жената која родила и, ако е можно, да ги запре. Значи, многу е важно да се консултирате со лекар во времето. И за ова треба да ги знаете симптомите на предвремено породување.
Стоп за процесот е навистина возможно, но само ако станува збор за заканување и почетокот на породувањето. Во случај кога трудовата активност веќе започна, а грлото на матката почна да се отвара, невозможно е да се запре раѓањето. Останува само внимателно да ги задржи и да се обиде да го спаси бебето.

Знаците на предвремено породување е многу важно да се знае. Заканува предвремена работа се чувствуваат болка во долниот дел на стомакот и долниот дел од грбот. Матката е во добра форма, со што стомакот станува тешко. Сепак, грлото на матката не е откриена.
Почетни предвремено породување придружено со контракција на матката, ритмичко зголемување на тонот на матката. Всушност - ова е целосна борба. Во овој случај, грлото на матката почнува да се скратува и отвора. Доста често во овој случај постои излевање на амнионската течност.
Како започнува предвремената работа? Во однос на симптомите, тие практично не се разликуваат од обичните, иако тие ретко не се придружени со разни компликации: слаба или, напротив, прекумерна работа, плацентарна абрупција и крварење. Често предвремено породување трае многу помалку од нормалното.
Третман со закана од предвремено раѓање
Откако ги откриле симптомите на предвремено породување, прво нешто што треба да направите е да повикате брза помош. Многу жени имаат желба сами да дојдат во болницата, но подобро е да се воздржат од ова. Непотребните движења и оптоварувања можат да го забрзаат процесот на породување, а во автомобилот или такси едноставно нема да бидат потребни подготовки и опрема.
Дополнително, ако предвремената работа започне во раните фази, тогаш е многу важно да се дојде до родилна болница, која е специјализирана за такви компликации. Во овој случај, во болницата нема да има само опрема и препарати кои помагаат да се задржи бременоста, туку и се што е неопходно за нега на предвремено родени бебиња.
По повик до амбулантно возило, најдобро е да земете седативи, на пример, валеријана или мајчина придружба. Антиспазмодијата, исто така, не се меша, како по правило, во која било куќа има товар. Треба да земате 2 таблети одеднаш. После тоа, треба да легнете и да чекате докторот да пристигне. Разговарајте со вашето бебе, ветувајте дека сè ќе биде добро. Таквата комуникација обично смирува жена.
По пристигнувањето во болницата, бремената жена најпрво ќе биде испитана, вклучително и на гинеколошката столица, со цел да се разјасни ситуацијата. Дали зборуваме за предвремено породување? Каква е состојбата на грлото на матката и така натаму.
Третманот на заканата од предвремено породување и почетокот на предвремено породување, или подобро, нивното запирање, започнува со назначувањето лекови кои го намалуваат тонот на матката, на пример, патрусит или генипрал. Додека ситуацијата останува нестабилна, лековите се инјектираат интравенозно.По стабилизирањето на состојбата на бремената жена, инјекциите се заменуваат со апчиња и се чуваат до 37 недели, односно додека терминот не дозволува да се смета дека родењето е полнорочно.
Не може без седативи. Многу е важно нормализирање на психолошката состојба на жената. Стресната ситуација придонесува за развој на предвремено раѓање, а стравот за здравјето на бебето е многу силен стрес. А седатив ќе помогне да се разбие овој маѓепсан круг.
Следната фаза на третман зависи од тоа што ја предизвикало ситуацијата. Тоа е, во случај кога жената е заразена, ќе му биде препишан курс на антибиотици. Патем, тие ќе бидат пропишани, ако амнионската течност ќе замине за период до 33 недели или ќе започне истекувањето, а детето останува беспомошно против сите инфекции со кои мајката контактира - курс на антибиотици е едноставно неопходен. Ако амнионската течност замина во 34-тата недела, предвремено породување нема да се прекине.
Ако зборуваме за ИЦН, третманот исто така ќе зависи од периодот. До 28 недела наметне шиење на грлото на маткатада се спречи негово откривање и да се задржи бременоста. Операцијата се изведува под локална, многу кратка анестезија.

Во подоцнежните периоди, грлото на матката е ставено Голги рингкој го затегнува вратот и ја врши истата функција како и шевовите.
Друг лек кој ќе им се препише на бремени жени за време на предвремено породување е дексаметазон. Оваа дрога не придонесува за зачувување на бременоста, нејзината задача е да го направи детето поодржливо. Факт е дека најголемиот проблем, поради кој е тешко да се спасат животите на недоносените бебиња, е што нивните бели дробови се недоволно развиени.
Во белите дробови на деца до 37 недели премногу малку посебна супстанција - сурфактант. Таа треба да ја покрие целата внатрешна површина на алвеолите и да ги спречи да се урнат при дишење. Хормонот содржан во дексаметазонот ја промовира акумулацијата на сурфактант. Доколку е потребно, истиот лек се администрира кај новородените деца.
Сепак, не во сите случаи, лекарите со сигурност ќе се обидат да ја задржат бременоста. Во некои случаи, кога ситуацијата го загрозува животот на мајката или детето, акушерите не само што ќе го спречат протокот на трудот, туку, напротив, ќе ги стимулираат.
Ова е случај со тешки форми на прееклампсија, егзацербација на хронични заболувања на внатрешните органи на жената. Со излив на амнионска течност по 34 недели во зачувување на бременоста исто така не е неопходно.
Последици од предвремено раѓање за мајката и детето
Какви ќе бидат последиците од предвремената работа? За мајката последиците ќе бидат минимални. Во голема мера, нема многу разлики од обични раѓања. Покрај тоа, поради малата големина на детето, паузите на препоните се поретки. Во некои случаи, жената сè уште е задржана во болницата, но, како по правило, ова се должи на состојбата на бебето.
Сепак, сè уште ќе биде неопходно да се испитува за да се утврдат попрецизно причините за инцидентот, како и назначувањето на третман за спречување на повторување на ситуацијата.
По бременоста по прерано раѓање, жената ќе биде под постојан медицински надзор. Особено во критични времиња. Се разбира, критичниот период во кој прераната работа започна последен пат ќе биде еднаква на критичната.
Покрај тоа, роковите се сметаат за критични:
- 2-3 недели, кога се појавува приклучокот на јајцето,
- 4-12 недели, во овој момент плацентата форми,
- 18-22 недели, во овој момент постои најинтензивен раст на матката.
Исто така, треба да бидете внимателни во деновите кога календарот треба да има менструација.
За дете последиците од предвремено раѓање ќе бидат потешки, иако многу зависи од тоа колку долго бебето е родено.

Ако детето се роди за период до 28 седмици, најверојатно тој веднаш ќе биде префрлен во специјализирана болница, каде што ќе има сите потребни алатки што ќе овозможат соодветна грижа за него.
Ова не значи дека мајката нема да може да го види своето дете. Најверојатно, тие ќе ја пуштат да оди кај него, и ако состојбата на бебето им дозволува, ќе им биде дозволено да се хранат и да менуваат пелени. Во секој случај, детето навистина треба мајчинска љубов и грижа.
Бебињата родени помеѓу 28 и 34 недели се повеќе одржливи, а случајот може да се отфрли од страна на единицата за интензивна нега во редовна болница за мајчинство.
По 34 недели, органите на детето се доволно развиени за да постојат во надворешниот свет. Тој веќе може да дише, да јаде, да дигестира храна и да отстранува отпад. Единствениот проблем на недоносените бебиња во овој момент е недоволна тежина. Во овој случај, детето може да биде со мајката во редовно одделение.
Во сите три случаи, мајката и роднините ќе мора да потрошат многу време и напор во грижата за предвремено бебе. Сепак, телото на мали деца е многу флексибилно, и што е најважно, сè уште се развива, што значи дека детето целосно ќе закрепне со текот на времето и нема да биде ништо поразлично од другите деца.
Спречување на предвремено породување
Како да се избегне предвремено породување? Се знае дека превенцијата е секогаш подобра од лекувањето. Со цел да се минимизира ризикот од предвремено раѓање, неопходно е да се грижи за некои многу важни поени пред да започне бременоста:
- Подложете на целосен медицински преглед, при што ќе се откријат сите хронични болести, индивидуалните карактеристики на телото и матката и присуството на инфекции. Како резултат на тоа, сите инфекции и воспаленија ќе бидат третирани однапред, а сите хронични болести и карактеристики на телото ќе им бидат познати на лекарите дури и пред зачнувањето, а со тоа, земени предвид при управувањето со бременоста,
- За да се регистрирате во антенаталната клиника навремено, а исто така да му кажете на лекарот во детали за сите ваши болести и особености, да покажете медицински документи - воопшто, да го информирате докторот колку што е можно поцелосно за вашата здравствена состојба,
- Избегнувајте контакт со заразни пациенти, со цел да се избегне инфекција веќе во текот на бременоста,
- Избегнувајте прекумерна физичка активност, како и обид да се минимизира количината на стресни ситуации. Ако жената има тешка и нервна професија, или ситуацијата дома е стресна, има смисла да се земаат седативи во текот на бременоста. Се разбира, по консултација со вашиот лекар,
- Редовно се подложени на сите потребни истражувања, вклучувајќи и тестови за вируси и инфекции, ултразвук, CTG и така натаму,
- Внимателно следете ја состојбата пред и за време на бременоста.
Сите овие мерки ќе го минимизираат ризикот од предвремено породување. Сепак, главната работа што треба да се запомни е дека без разлика во која недела започнува предвремено породување, на 25, 30, 35 ... лекарите ќе направат се што е можно за да го зачуваат животот и здравјето на детето и мајката.
Па, вашата задача - да се усогласат со препораките на лекарите и колку што е можно малку нервозен.
Некои жени се обидуваат да го одложат колку што е можно моментот на хоспитализација. Може да се разберат: кој сака да се обеси во болница, кога уште малку може да се потроши дома? Сепак, подобро е да отидете во болница навремено и да започнете со третман.
Запомни дека ризикувате не само вашата состојба, туку и животот на вашето дете. Ако ситуацијата се стабилизира, самите лекари ќе ви дозволат да си одам дома, бидејќи тие, исто така, разбираат дека ќе биде полесно и помирно дома.
Предвремено породување

Предвремено раѓање завршува во 5-12% од бременостите. Според СЗО, прекинувањето на бременоста со времетраење од 22-28 недели, завршувајќи со раѓањето на фетусот со тежина од 500-1000 g, а кое живеело најмалку 7 дена, се смета за рано предвремено породување со екстремно ниска родилна тежина.Ако детето родено од предвремено раѓање умира порано од 7 дена, акушерството и гинекологијата го сметаат овој исход на бременоста како доцен спонтан абортус.
Прераното раѓање секогаш е поврзано со високи ризици од компликации кај новороденчето. Предвремените раѓања кои се развиваат во 22-27 недели се помалку прогностички во однос на одржливоста на фетусот, бидејќи до ова време белите дробови на новороденото сеуште не го достигнале потребниот степен на зрелост за да обезбедат респираторна функција. Исходот од предвремено раѓање на 28-34 или повеќе недели од бременоста е потенцијално поповолен за новороденчето.
Класификација на породувањето што се случува пред крајниот рок
Во зависност од клиничкиот тек, предвремено породување е поделено во три фази:
- заканувачка или заканувачка предвремена работа,
- почетокот на предвремено породување, кои се карактеризираат со структурни промени во грлото на матката (измазнува и отвора до 3 см, појава на контракции, но не повеќе од 4 пати за 10 минути),
- започнале предвремено породување - процесот повеќе не може да се запре.
Според условите на бременоста, кои го одредуваат степенот на зрелост на идното бебе, карактеристиките на текот на трудот и исходот на фетусот, предвремено породување е поделена на 3 групи:
- 22-27 недели - многу рано или многу рано предвремено породување
- испораки од 28 до 33 недели
- породување во време 34-37 недели (види калкулатор за пресметување приближен датум на раѓање).
Во зависност од механизмот на појава на предвремено породување, се:
- спонтано
- индуцирани (вештачки), кои се поделени на:
- медицински дози (бруто абнормалности на фетусот, тешки мајчински состојби)
- породување од социјални причини
Група 1: фактори предизвикани од здравствената состојба на жената
- патологија на ендокрини жлезди (болести на тироидната жлезда и панкреас, промени во хипофизата, адренална дисфункција и други),
- акутни / хронични инфекции (ова може да бидат воспалителни болести на репродуктивните органи, генитални инфекции, вообичаени заразни болести: грип, АРВИ, рубеола, туберкулоза итн.)
- развојни аномалии на матката (септум во матката, роговиден со две рогови),
- општ и сексуален инфантилизам,
- тумори на матката,
- комплицирана акушерска историја (спонтан абортус, породување со компликации, абортуси (компликации и последици),
- повреди
- екстрагенитални болести (срцеви дефекти, хипертензија, патологија на црниот дроб и билијарниот тракт и други),
- истмично-цервикална инсуфициенција - всушност, тоа е неуспех на мускулите на вратот, предизвикани од повреди, руптури или хормонален статус.
Група 3: фактори предизвикани од текот на бременоста
- тешка прееклампсија,
- недостаток или вишок на амнионска течност,
- големи плодови,
- репродуктивни технологии (ИВФ, итн.),
- плацента превиа
- погрешна локација на идното бебе во матката,
- плацентарна абрупција,
- резус конфлирана бременост
- пренатална испуштање на вода.
4 група: фактори предизвикани од социо-економскиот статус на жените
- професионални опасности
- алкохолизам и зависност од дрога
- тешка физичка работа
- стрес и замор,
- неповолни услови за домување
- возраст (млади и "стари" примипари),
- брачен статус (самохрана мајка),
- несакана бременост.
Како се манифестира предвремено породување?
Како што е наведено погоре, во својот клинички тек, породувањето поминува низ три фази пред крајниот рок. И ако првите 2 се реверзибилен процес, односно може да се забави и продолжена бременост за максимален можен период или барем за периодот потребен за терапија, забрзување на созревањето на фетусот на белите дробови, веќе не е можно да се забави предвремениот труд што започнува ).
Заканува предвремена работа
Знаци на загрозени предвремено породување вклучуваат:
- анксиозност на фетусот, почнува да се движи премногу активно
- честа мокрење, честа мокрење
- има низок абдомен, во лумбалниот регион.
Како по правило, овие симптоми остануваат незабележани од жената. Можно е да се алармира пациентот дали резултира со периодична хипертонија на матката ("стврднува како камен"). За време на надворешен акушерски преглед, матката е многу лесно да се топи, а основниот дел е притиснат на влезот на карлицата. Понатаму, кога се спроведува внатрешна студија, зачуваниот грло на матката е определен, надворешниот фаринкс е затворен или поминува за врвот на прстот кај жените кои повторно раѓаат.
Почетни предвремено породување
Во отсуство на третман во првата фаза, процесот напредува, а болките што се мачат се претвораат во грчеви или дури и вообичаени контракции. Но, нивната фреквенција не е повеќе од 4 за 10 минути. Лекарот, кој спроведува вагинален преглед, забележува дека долниот дел од матката се одвива (станува слаб и мек), вратот е скратен и измазнет. Откривање на матката грлото достигне три сантиметри. Можеби предвремено раскинување на амнионската течност.
Рано предвремено породување
Оваа фаза е веќе неповратна. Се забележува редовна трудова активност и грлото на матката продолжува да се отвара (до 3-4 см), чести се случаите на прекин на мембраните.
Како по правило, предвремено породување се јавува со голем број компликации:
- чести пренатални испуштања на вода,
- често има аномалии на генерички сили (дискоординација или слабост),
- раѓањето на детето често се одвива брзо или дури и брзо,
- ризикот од интраутерина хипоксија се зголемува,
- висок ризик од крварење во првите 2 часа по породувањето и по периодот,
- постојат чести случаи на инфективни компликации за време на породувањето (хориоамнионитис) или по породувањето.
Како да се спречи предвремено породување?
Кога една жена ќе влезе во породилното одделение, лекарот веднаш ја проценува ситуацијата и зема во предвид бројни фактори врз основа на кои ќе се изберат понатамошни тактики на раководење на бремената жена. Овие точки вклучуваат:
- гестациска возраст
- нема или фетален мочен меур,
- како се наоѓа овошјето
- состојба на мајка и дете
- состојбата на грлото на матката, присуството / отсуството на откривање,
- дали постои инфекција или не
- присуството на редовни борби: постои или не,
- постои тешка акушерска или екстрагенитална патологија.
Ако периодот на гестација е помал од 36 недели и постојат поволни фактори кои се наведени, се прикажани конзервативни итни тактики кои ги следат целите: слабеење на ексцитабилноста, инхибирање на контрактилна активност на матката, зголемување на виталноста на плодот (што е спречување на респираторни нарушувања, со цел "зреење" на фетусот на белите дробови) , третман, ако е можно, за причината што предизвикала предвремено породување и спречување на инфекција.
- Прво на сите, пациентот е пропишан одмор во кревет, како и психо-емоционален одмор.
- Како седативна терапија, седативи се препишуваат (мајчинска личност, Валериан, Новопасит), триоксазин, Нозепам или Валиум.
- Хипнозата и психотерапијата исто така се ефикасни.
- Важно е назначувањето на лекови против болки (аналгин, кеторол) и антиспазмодици (баалгин, папаверин).
Потоа продолжи со токолиза или отстранување на возбудливост и контрактилна активност на матката. Постојат 5 групи на токолитични агенси:
Бета адреномиметици
Дејството на овие лекови се заснова на намалување на концентрацијата на калциум во клетката, што придонесува кон контракции на матката, што предизвикува релаксација. Најчесто користени бета адреномиметици: гинипрал, салбутамол, партусистен. За брзо да ги блокираат контрацепциите на матката, нивната администрација почнува да се капе интравенозно (0,5 mg од лекот се разредува со 0,5 литри изотоничен раствор и се капе со 5-6 капки во минута, а потоа постепено се зголемува дозата додека комплетно не се прекинат контракциите). Оваа инфузија може да трае 4 до 12 часа. Но, имајќи предвид дека по прекинот на администрацијата на интравенозните вета адренергични миметици, матката почнува да се склопува повторно, тие продолжуваат да се земаат во форма на таблети.Бета адреномиметиците, исто така, имаат голем број на несакани ефекти (понизок крвен притисок, прекумерно потење, треска, болка во главата, зголемено формирање на гасови и други).
Сулфатен магнезиум
Магнезиум сулфат се администрира интравенски во доза од 4 грама. Оваа дрога е безбедна за фетусот, го намалува крвниот притисок кај жените, има седативен ефект. По интравенска администрација, тие се префрлаат на земање на таблетите во форма на Magne-B6, 4 пати на ден.
Во моментов, етил алкохолот не се користи нашироко. 10% раствор на етанол се разредува во 500 ml изотоничен раствор и се капе повеќе од два часа (20-30 капки во минута). Етанолот го инхибира дејството на окситоцинот и ја забрзува синтезата на сурфактант, што го спречува развојот на респираторен дистрес синдром (СДР) кај фетусот.
Како да се избегне развојот на респираторните нарушувања кај детето?
За оваа цел, паралелно со токколиза, се спроведува RDS превенција. Целта на гликокортикоидите, кои придонесуваат за формирање на сурфактант и побрзо созревање на белите дробови на бебето, е прикажана. Сурфактантот е формиран во големите алвеоли и ги покрива, тој придонесува за откривање на алвеолиските дишами и не им дозволува да престанат. 
Дексаметазонот обично се користи (4 mg двапати дневно интрамускулно за 2 до 3 дена или 2 mg таблети: првиот ден 4 пати, на вториот 3 и последниот ден 2 пати). Дексаметазонот се дава на сите жени на кои им се дава токолиза. Можен е забрзан курс на профилакса со преднизон (за два дена, 60 mg дневно).
Ако токколизата има позитивен ефект, тогаш текот на третманот со кортикостероиди се повторува по една недела. Исто така, за спречување на RDS, сурфактант i / m, 100 U, се администрира два пати на ден во тек на три дена. Лазолван не е помалку ефикасен во споредба со глукокортикоидите. Се администрира интравенозно во доза од 800-1000 mg за 5 дена.
И, се разбира, лекувањето на заканата или почетокот на породувањето пред терминот вклучува антибиотски третман.
- Прво, антибиотиците ја потиснуваат инфекцијата кај мајката, што е често главниот причински фактор на оваа компликација на бременоста.
- Второ, тие го спречуваат развојот на гнојни септички болести по породувањето.
Управување со предвремено породување
Како ќе се случи предвременото доставување и каков е нивниот исход, пред сé зависи од периодот на бременост и зрелоста на детето. Ако периодот на гестациска корекција одговара на 22-27 недели, тогаш раѓањето завршува брзо, со нецелосно откривање на грлото на матката, како и без обезбедување на акушерски бенефиции. Во случај на 28-33 недели на бременост, ваквите раѓања се скоро навремени, честопати користат акушерски бенефиции и операции, вклучувајќи и стомачна испорака. Во случај на бременост во период од 34 до 37 недели, испораката продолжува како навремена.
Во управувањето на трудот со терминот, внимателно се контролира динамиката на отворањето на вратот, природата на генеричките сили, вметнувањето и фиксирањето на презентираниот дел од движењето на бебето. Широко се користат антиспазмодици и внимателна анестезија, а наркотичните аналгетици не се препорачуваат како анестезија за време на контракции, бидејќи го инхибираат центарот на дишењето, а белите дробови на фетусот, како што е наведено погоре, се веќе незрели. Исто така, навремено се врши корекција на трудовата активност. Окситоцинот се користи со претпазливост при развојот на слабоста на контракции.
Важно е да се спречат повредите на раѓањето на бебето во периодот на обиди. Затоа, во работниот период, трудот се изведува без перинеална заштита, а епизиотомија се прави навремено. Хируршката интервенција (форцепс, царски рез и други) се користат само според виталните индикации на мајката. Покрај тоа, неопходно е редовно да се повторува спречувањето на фетална хипоксија. Новородените се однесуваат на загреани пелени, а папочната врвца се прекинува за време на првата минута, а не веднаш по раѓањето, а бебето мора да биде на препоните на жената (инаку крвта ќе "протекува" назад во плацентата).
Практичен пример: Имав 38-годишна жена во антенатална клиника под надзор. Бременоста беше трета, посакувана. На 33 недели, жената доаѓа со контракции. Па, мислам, можеби и ние сè уште може да престане.При вагинален преглед, излегува: отворањето на грлото на матката е полна, феталниот мочен меур е отсутен, а што е најстрашно, нозете ќе се претстават. Тоа е, ние немаме време за царски рез, јас го нарекувам педијатар и ресусцитатор, бидејќи во нашата болница нема специјално обучени неонатолози. И тогаш - нозете, карличниот крај и телото што го родивме, а главата, како и обично, се заглавени (ова е најголемиот дел од новороденчето). И јас немам доволно сила да го извадам. Прибегнав кон познатиот прием на Морис-Левр-Ляшапел: го ставив детето по левата рака, показалецот се вметнува во устата за да се обезбеди максимално виткање на главата (на овој начин полесно е да се подготви), а со показалецот и средниот прст од десната рака го затворам вратот на детето. Ми се чинеше дека помина вечност. Како што се испостави, само 2 минути. И родивме. Духленки, но жив! Детето, се разбира, било многу тешко. Но ништо. Тој и неговата мајка беа отпуштени дома од одделот за деца во задоволителна состојба.
Опасност за детето
Само 8-10% од здравите недоносени бебиња се испуштаат од родилна болница со маса поголема од 2000 грама. при раѓање, останатите одат во специјализирани институции за нега на фаза 2.
Останува сериозна последица за детето:
- хијалинска мембранска болест (инаку, синдром на респираторен дистрес)
- предвремените бебиња имаат чести напади на асфиксија, често развиваат респираторна инсуфициенција
- нивната терморегулација е оштетена
- конјугација на билирубин (жолтица на новороденчиња)
- генерално, ваквите деца често страдаат од заразни болести
- предвремените бебиња имаат поголем ризик за развој на физичка и ментална попреченост од терминот бебиња:
- 10 пати поголеми шанси да бидат дијагностицирани како малформации
- 15-30% од овие деца имаат тешки невропсихијатриски нарушувања - намалена интелигенција, церебрална парализа, оштетен вид и слух, епилептични напади
- Покрај тоа, предвремените бебиња се повеќе склони кон стрес
Можни причини за предвремено породување
Одбивањето на бремените жени да се подложат на потребните тестови и тестови доведува до развој на болести кои се асимптоматски.
Раното откривање на заразни процеси ќе помогне да се спаси бебето. Непланираната бременост, контактирање на специјалисти за ИВФ, ја зголемува неповолната прогноза за можен прекин на бременоста.
Развојот на предвремено породување е промовиран од следните фактори:
- постојана стресна средина
- инфективни воспалителни процеси
- бременост поради ИВФ
- низок во споредба со просечното општествено ниво
- лоши животни услови на бремената жена (приватни куќи со лошо греење, недостаток на водовод и канализација, густо населен стан),
- неможноста да се оди на лесна, препорачана од гинеколози, физички труд,
- рана бременост пред зрелоста,
- бременост по 35-годишна возраст,
- хронични болести во историјата на бремената жена (дијабетес мелитус, хипертензија, пореметувања на тироидната жлезда итн.),
- акутна фаза или интензивирање на хронични генитални инфекции (примарна инфекција поради незаштитен секс),
- ниско ниво на хемоглобин во крвта на мајката,
- Бремената употреба на разни лекови, алкохолни пијалаци или зависност од никотин,
- вработување во опасни индустрии,
- долги патувања и аклиматизација (остатокот пред породувањето во жешки земји),
- тешка респираторна болест со компликации (сува кашлица може да предизвика контракции на матката),
- разни малформации на матката,
- прекумерна дистензија на матката со повеќе фетуси, големи количини на амнионска течност и големо овошје,
- хирургија извршена за време на бременоста
- професионални или домашни повреди,
- плацентарна абрупција,
- интраутерина инфекција на ембрионот,
- разни крварења
- абнормален фетален развој,
- некомпатибилност на крвниот тип на мајката и детето (Rh-конфликт),
- предвремено прскање на мембраните,
- спонтана цервикална дилатација.
Сите овие услови не се директна причина за можна предвремено раѓање, туку само фактори кои влијаат.
Потенцијални причини за предвремено породување:
Акушер-гинеколошки
- фетусот не се задржува во матката поради истмично-цервикална инсуфициенција (слабост на мускулниот слој на грлото на матката),
- заразни болести на гениталните органи - воспалителен процес кој се јавува во самата матка, предизвикува слабеење на мускулите и, како резултат на тоа, губење на еластичноста,
- прекумерно истегнување на матката за време на повеќекратна бременост, голема количина на амнионска течност и голем фетус,
- разни малформации на матката (со две рогови, седло, итн.),
- предвремена плацентарна абрупција,
- антифосфолипиден синдром,
- предвремена работа, спонтани абортуси, пропуштени абортуси во историјата на жените на трудот,
- минатото абортуси,
- краток временски интервал помеѓу две бремености (до 2 години),
- влошување на телото во однос на позадината на постојаното раѓање (три-пет по ред),
- абнормален развој и инфекција на фетални инфекции во матката,
- крварење или загрозен абортус во раните фази,
- бременост со помош на помошни технологии (ИВФ, итн.),
- тешка токсикоза, опасна по живот, поради што е предизвикана работа.
Екстрагенитал

- ендокринопатија - оштетена функционалност во телото на бремената ендокрина жлезда (тироидната жлезда, надбубрежните жлезди, хипофизата, јајниците, итн.),
- инфективни и воспалителни болести во акутната фаза (грип, воспаление на грлото, САРС, пиелонефритис, итн.),
- болести на кардиоваскуларниот систем (срцеви дефекти, аритмии, ревматоиден артритис, хипертензија, реума, итн.),
- дијабетес од сите видови
- хируршки интервенции за време на бременост извршени на карличните органи и абдоминална површина (вклучувајќи хирургија за апендицитис),
- само-лекување со употреба на лекови - покрај заканата од формирање на можни деформитети на детето, се формира веројатноста за спонтан абортус. Индивидуалните лекови предизвикуваат крварење, контракции на матката и дехидрација,
- кршењето на забраната за сексуален живот предизвикува ослободување на хормоните во телото на мајката, предизвикувајќи контракција на матката,
- физичка возраст на мајката - бремени жени до 18 години и по 35 години. Жените кои пречекориле 35 години страдаат од стекнати хронични заболувања, што доведува до предвремено раѓање. Телото на една млада девојка, бремена до целосна зрелост, не е физички зрела и предизвикува спонтани абортуси.
Според СЗО, до 40% од абортусите се предизвикани од предвремено прекинување на мембраните. Во случај на активирање на еден од механизмите, предвремената работа се јавува поради:
- воспалителниот процес кој предизвикал зголемено производство на биолошки активни супстанции,
- Миктроммби (зголемена згрутчување на крвта) се формираат во садовите на плацентата, што доведува до неговата смрт и последователно одвојување,
- зголемена концентрација на јони на калциум во клетките на миометриумот, предизвикувајќи генеричка активност.
Дијагноза на предвремено породување
Замаглувањето на специфични симптоми во комбинација со многу фактори го оневозможува прецизно да го утврди фактот на предвремено породување. Во пракса, прелиминарната дијагноза е поставена според следниве критериуми:
- историја која го води водечкиот гинеколог за бременост - целосни информации за сите фактори кои влијаеле врз состојбата на бремената жена. Субјективна проценка на чувствата на идната мајка (болка, активност на детето, досадни сензации),
- испитување од страна на гинеколог за откривање на тонусот на матката и цервикалната дилатација.Вагиналниот преглед во огледалата ќе определи дали грлото на матката е скратено, степенот на мазност и отворање на грлото,
- назначувањето на ултразвук за да се утврди нивото на дилатација на цервиксот и можното одвојување на плацентата, проценетата тежина на фетусот, неговата презентација и позиција, интегритетот на амнионскиот балон, општата состојба на плацентата,
- клинички испитувања на крв и урина,
- тест за зрелост на грлото на матката (точна прогноза до 95% од случаите),
- фибронектински тест (за одредување на супстанции во екскретите присутни при раѓање),
- регистрација на фетусот на срцевиот ритам,
- тестови за СПБ.
Методи на лекување
Во случај на сомневање за предвремено породување, задолжителна хоспитализација се врши во болницата, каде што се вршат голем број манипулации:
- продолжување на бременоста - обид да се продолжи со вештачка бременост со употреба на лекови. На пациентите им е потребен строг режим во согласност со состојбата на одмор, назначувањето на седативи, антиспазмодика, електрорелаксација на матката, акупунктура и електроаналегија. Кога ќе се открие оштетување (омекнување и отворање на грлото на матката), на грлото на матката се поставени конци или акушерски прстен (песар) за да се спречи понатамошно откривање,
- во случај на откривање на заразни болести или закана од инфекција поради одвоената амнионска течност, се пропишува антимикробна терапија,
- Покрај тоа, зрелоста на белите дробови на фетусот се забрзува со помош на глукокортикоиди (спречување на респираторен дистрес синдром).
Ако сите горенаведени манипулации не успеале, тогаш започнува процесот на акушерска помош.
Во повеќето случаи, предвремено породување се одвива брзо, и како резултат на тоа се зголемува ризикот од компликации кај мајката и фетусот.
При такви раѓања, фетусот страда од хипоксија - матката договори со висока фреквенција и се забрзува долж каналот за раѓање. Слабиот крвен сад, меките коски на черепот и малата големина на главата на плодот предизвикуваат траума при раѓање, интракранијална хеморагија и повреда на грлото на матката. Прераното бебе е трауматизирано поради брзата испорака, изведениот царски рез исто така не ги исклучува повредите.
Ако е невозможно да се зачува бременоста, акушерската нега се изведува со максимална точност. Превентивните мерки против можните прекини на грлото на матката и перинеумот не се користат за да се избегне оштетување на фетусот. Ризикот од мајчини компликации на трудот се зголемува - парадоксот е тоа што големината на фетусот е мала, но неточниот премин преку рачниот канал предизвикува висок степен на повреда. Вештачкото пролонгирање на бременоста по прекинот на амнионската течност го зголемува ризикот од постпартално крварење и ендометритис.
Раѓањето по 35 недели од бременоста се одвива на вообичаен начин. Во овој момент фетусот е остварлив и не се потребни дополнителни мерки за негово спасение.
Царски рез не се препорачува за предвремено породување:
- со знаци на внатрешна инфекција,
- во случај на длабока незрелост на фетусот,
- со пропуштен абортус.
Кога на горенаведените симптоми се препорачува независна испорака.
Превентивни мерки за спречување на раната работа
- Шеењето на грлото на матката - кое се користи за жени од високо ризична група, не се однесува на повеќекратна бременост.
- Назначувањето на прогестерон - ефикасно ја намалува можноста за предвремено раѓање.
- Антибактериска превенција - навремено лекување на СПБ.
- Отстранување на тонот на матката.
- пиење најмалку 8-10 чаши вода (со исклучок на газирани пијалаци и силно кафе) дневно, за спречување на дехидрација (ако има недостаток на течност во телото, започнуваат трудовите болки),
- празнење на мочниот меур на секои 2-3 часа (дополнителен притисок на ѕидовите на матката ќе предизвика негово намалување)
- Забрането е да се подигаат тежини и препреки, да се прават остри кривини и сквотови,
- Препорачливо е да се направат кратки паузи за дополнителен одмор во текот на денот, ако е можно, додека лежите, на левата страна,
- треба да се избегнува стимулација на градите и брадавиците, интимна активност.
Во случај на некоја болест, неопходна е итна жалба до антенаталната клиника до докторот кој води бременост. Навременото откривање на заканата од предвремено раѓање ги зголемува шансите да има здраво бебе за 30 проценти.
Контизација на грлото на матката
Грбавичната конзализација е хируршка процедура во која хирургот го акцизира ткивото на цервикалниот канал и цервикалното ткиво со специјални алатки. Таа добила такво име, бидејќи отстранетиот дел има облик на конус. Оваа операција се користи во гинекологијата за да се идентификува сериозноста на патолошкиот процес во ткивата на грлото на матката, како и да се ослободи од рак во неинвазивна фаза (кога патолошките клетки не продреле над епителот). Исто така, конзицијата се смета за една од сортите ...
Отстранување на цисти на јајниците
Цар на јајници е бенигна неопластична формација која бара хируршки третман. Најефективен метод на хируршка интервенција во овој случај ќе биде лапароскопија - деликатна операција, придружена со минимална траума на абдоминалната празнина и овозможувајќи да не влијае на функционалноста на јајниците. Лапароскопија се користи за третман на фоликуларни тумори на корпусот лутеум. Во огромното мнозинство на случаи, лекарите успеваат да го зачуваат органот и да не влијаат на тоа ...
Симптоми и фази на предвремено породување
Според клиничкиот тек, предвремено породување може да биде закана, почеток и почеток. При утврдувањето на фазата на предвремено породување, ние се раководиме со проценка на контрактилната активност на матката, состојбата на феталниот мочен меур и рачниот канал. Во случај на заканувачка природа на предвремено раѓање, бремена жена има болка, влечење болка во долниот дел на грбот и стомакот, тензија на матката и нејзино намалување, постои зголемување на моторната активност на фетусот, а понекогаш крв-како испуштање од гениталниот тракт. Таквите симптоми бараат итна жалба до акушер-гинеколог.
Тешка абдоминална болка, редовни контракции, симптом на цервикална конгестија, појава на крвен слив, често - истекување или прекин на амнионските води се типични за почеток предвремено породување. Со појавата на предвремено породување, редовната работна активност се развива со интервал помеѓу контракции помалку од 10 минути, се забележува серумско празнење, се појави пад на феталниот дел што доведува до венчењето на карлицата и прекин на вреќичката на мочниот меур.
Во принцип, предвремено породување се карактеризира со ненавремено исфрлање на вода, слаба, понекогаш силна или дискоординирана работна активност, брз или продолжен тек, плацентарна абрупција и крварење, постпартални компликации, фетална хипоксија.
Дијагноза на предвремено породување
За да се утврди фактот на предвремено породување и нивната фаза, важен критериум е проценката на состојбата на грлото на матката и феталниот мочен меур. Вагинален преглед и испитување на грлото на матката во огледалата се изведуваат за да се утврди степенот на откривање на грлото на матката, должината и конзистентноста на грлото на матката. Кога се заканува испитување при породување, се открива непроменет грлото на матката, затворена надворешна грло на грлото на матката, со почеток на трудот, грлото на матката се скратува, грлото на матката малку отворен за 1-2 см, а оние кои започнале, изедначување на грлото на матката и отворање на грлото на матката се определува со 2-4 см. во динамика за 30-60 минути.
За да се исклучат инфекции со урогенитални заболувања и латентна бактериурија, отпадот од испуштањето на грлото на матката се врши на патогени (стафилокок, кламидија, уреаплазма, гонокок) и бактериолошки преглед на урината.Исклучена е употребата на ултразвук, периодот на гестација, проценетата маса на фетусот, неговата позиција и презентација, интегритетот на феталниот мочен меур, состојбата и локализацијата на плацентата, плацента превиа. Аускултација и инструментално снимање на фетусот на срцето (фетална фонокардиографија, кардиотокографија) кај предвремено породување се неопходни за откривање на знаци на хипоксија.
Дополнително, за да се утврди акушерскиот статус се користи индексот на токолиза на Баумгартен, пресметан со збирот на добиените точки при евалуација на голем број објективни параметри (присуство на контракции, прекин на мембраните, крварење, отворање на грлото на матката). Во овој случај, колку е помал резултат, толку поефикасно може да биде токолитична терапија.
Во некои случаи, со бавно откривање на грлото на матката, потребно е предвремено породување да се разликува со патологијата на уринарниот тракт и абдоминалните органи: пиелонефритис, цистит, уролитијаза, гастроентеритис, спастичен колитис, акутен апендицитис.
Третман за предвремено породување
Ако се сомневате дека е предвремено раѓање, неопходна е непосредна хоспитализација на бремената жена во акушерска болница. Ако, со заканувачка или почетна природа на предвремено породување, дозволена е тактиката на продолжување на бременоста, а потоа во случај на рана работа, протекување на амнионски води, знаци на инфекција или тешки екстрагенитални болести прибегнуваат кон активно управување со работната сила.
Терапијата за загрозување и почеток на предвремено породување бара употреба на кревет за одмор, седативи (мајчина душица, валеријана, диазепам) и антиспазмодични лекови (дротаверин, метацин, папаверин), физиотераписки ефекти - електрорелаксација на матката (амплипулсна терапија), електроанализа, акупунктура.
Глукокортикоидни лекови (дексаметазон, преднизолон, бетаметазон) се пропишани за да се забрза созревањето на белодробното ткиво на фетусот и спречувањето на респираторна инсуфициенција кај новороденото со закана од предвремено раѓање до 34 недели од бременоста. Глукокортикоидната терапија е контраиндицирана во присуство на бремен пептичен улкус или дуоденален улкус, ендокардит, циркулаторна инсуфициенција, фаза III, нефритис, активна туберкулоза, остеопороза, тежок дијабетес мелитус, гестоза.
Спроведување на токолитична терапија овозможува отстранување на контрактилната активност и тонот на матката. Кај предвремено породување, се индицира администрација на магнезиум сулфат, бета миметици (ipratropium bromide, terbutaline, fenoterol, итн.), Инхибитори на простагландин (напроксен, индометацин). Превенција на фетална хипоксија и плацентарна инсуфициенција се врши со назначување на дипиридамол, пентоксифилин, витамин Е.
Кога се откриваат стрептококна, гонококна, хламидијална инфекција, бактериска вагиноза и трихомонас вулвовагинитис, се пропишува антимикробна терапија. Во случај на откривање на истмично-цервикална инсуфициенција, на грлото на матката се поставува посебен прстен - воведување на акушерски песарија, според индикации (ако надбубрежните и тироидната функција не се доволни) - хормонална корекција.
Компликации од предвремено породување
Кај деца родени од предвремено раѓање, поради незрелоста на сите анатомски структури, често се забележуваат повреди на раѓање (интракранијални крварења, повреди на грлото на матката), хипоксија и функционален дефект на белите дробови. За жената, предвремената работа може да биде комплицирана со руптури и повреди на грлото на матката, постпартално крварење и инфекции (супрарација на конвулзии, постпартален метроендометритис, перитонитис, сепса).
Прематурни бебиња
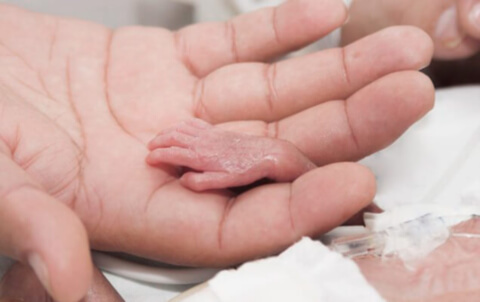
Целосна зрела бременост се смета од 37-та недела. Почетокот на трудот пред овој датум се нарекува прерано.Но, постои едно многу важно објаснување: породувањето (а не спонтан абортус) треба да го нарече раѓање на дете во период од 22 недели. Покрај тоа, ако тежината на фетусот во исто време достигнува најмалку 500 g, лекарите се принудени очајно да се борат за својот живот. Ова е напишано со закон. Но, во пракса, за жал, тоа често не изгледа сосема слично. Спасувањето и поддршката на таквата трошка е многу скап процес кој е одговорен и бара високо квалификуван медицински персонал. Органите и системите на таквото мало бебе сеуште не се формираат и не се развиваат правилно, тој дури и самиот не може да дише. Затоа, со постојната закана за предвремено раѓање, буквално е важно секој ден, што ќе му помогне на бебето малку, но сепак расте и станува посилно во стомакот на мајка ми: тоа сигурно ги зголемува шансите за преживување во случај на породување. Затоа, бидете одговорни ако лекарот ви кажува за потребата од хоспитализирање поради висок ризик од предвремено раѓање.
Вештачки предизвикано од медицински причини (20-30%) Уредување
- Според сведочењето на мајката: тешки екстрагенитални заболувања со декомпензација, загрозувајќи го животот на една жена.
- Според сведочењето на фетусот: фетална смрт, прогресивно влошување, неизлечлива и некомпатибилна со животните малформации.
Од времетраењето на бременоста Уредување
- 22-28 недели. 5% од сите предвремено породување. Длабока прематуралност со екстремно ниска телесна тежина до 1000 грама. Екстремно неповолна прогноза.
- 28-30 недели и 6 дена. 15% од сите ПР. Тешка недоносеност со телесна тежина до 1500 гр. Со воведувањето на глукокортикоидите може да се забрза зреењето на белите дробови на фетусот. Прогнозата е поповолна отколку во првата група.
- 31-33 недели и 6 дена. 20% од сите ПР. Прематурноста е умерена тежина.
- 34-36 недели и 6 дена. Близначки бебиња со зрели бели дробови. Не бараат воведување на глукокортикоиди, ниско ниво на инфективни компликации.
Фреквенцијата на предвремено породување е 5-10%, и покрај развојот на медицината, таа останува стабилна. 60-70% од предвремените бебиња умираат во првите денови од животот. Мртвите се раѓаат 8-13 пати почесто отколку во текот на полнорочното раѓање. И 50% од предвремените бебиња страдаат од тешки невролошки заболувања, вклучувајќи церебрална парализа, тешка оштетување на видот и слухот (до раѓањето на глувите слепи деца) и тешки хронични заболувања на респираторниот систем.
Не постои единствена теорија за развојот на предвремено породување. Поради големиот број на фактори на ризик невозможно е точно да се идентификува причината, и затоа предвидување на ПР е тешко. Сите фактори на ризик можат да бидат поделени во две големи групи:
Фактори предизвикани од моменталната бременост Уредување
- Низок социоекономски статус на мајката и поврзаната неухранетост, несоодветно внесување на витамини и елементи во трагови
- Злоупотреба на алкохол, никотин и наркотични супстанции.
- Возраст под 18 години и повеќе од 35 години.
- Хронични стресни ситуации.
- Предвремена руптура на мембраните.
- Вода или плитка вода.
- Тешки системски заболувања и влошување на нивниот тек за време на бременоста.
- Инфекции, и генитални и системски.
- Плацента превиа и PONRP.
- Крварење на матката.
- Повреди
- Машки фетален секс
- Операции на абдоминалните органи и преканцерозни состојби на грлото на матката
Најчестите две теории на механизмот на развој на ПР.
- Нивоата на прогестерон се намалуваат и нивото на естрогенот се зголемува, што резултира со зголемено производство на окситоцин, што ги стимулира контракции на матката.
- Децидна активација - малку изучувана и не докажана.
Но, во повеќето случаи не е можно точно да се утврди механизмот за развој на ПР. Во современата акушерство се смета дека тие се резултат на неколку фактори одеднаш, а не само еден, а во секој случај, во зависност од комбинацијата на фактори и нивниот број, механизмот на развој на ПР ќе се разликува.
Поради комбинацијата на голем број предизвикувачки фактори и отсуство на било какви специфични симптоми, предвидување на ПР е тешко.Единствените методи на истражување кои можат да ја разјаснат дијагнозата на ПР е определување на фибронектин во вагиналниот исцедок, кој вообичаено не треба да биде (само пред породувањето) и трансвагиналниот ултразвук со одредување на должината на грлото на матката. Со оглед на тоа што тестот за фибронектин сеуште не е достапен во Руската Федерација, единствениот дијагностички критериум е промена во должината на грлото на матката. Со должина на цервикалниот канал поголема од 3 см, ризикот од развој на ПР во наредната недела е само 1%. Должината од 2,5 см или помалку го зголемува ризикот од ПР во 6 пати. Исто така, за да се предвиди ПР, се користи цервикалниот тест на зрелост Actim-Partus. Неговиот негативен резултат покажува низок ризик од ПР во наредните 7 дена. Точноста на тестот е 94%.
Диференцијална дијагноза Уреди
Не постои специфична клиника, типична за ПР, а поголемиот дел од жените кои се примени во болницата се жалат на повеќе или помалку интензивна болка во долниот дел на стомакот и долниот дел на грбот, како и тонот на матката. Но, 62% од бремените жени кои аплицирале во болница за слични симптоми немаат никаква врска со состојби кои ја загрозуваат бременоста, а ова е манифестација на истовремени болести. Затоа, пред сè, неопходно е да се исклучи интестинална патологија, болести на уринарниот систем, PONRP, некроза на матката fibroids и неуспех на лузни на матката.
Тактиката на ПР првенствено зависи од времетраењето на бременоста и присуството на предвремено прекинување на амнионската течност. Ги вклучува следниве чекори.
- Предвидување на почетокот на ПР.
- Превенција на респираторен дистрес синдром (забрзување на пулмонално созревање со глукокортикоиди).
- Продолжување (зачувување) на бременоста да се пренесе во болница од повисоко ниво за да се подготви за раѓање на предвремено бебе.
- Превенција на инфективни компликации, особено во присуство на предвремено прекинување на амнионската течност.
ПР во раните фази (до 34 недели) е придружен со развој на респираторен дистрес синдром, односно раѓање на дете со незрели бели дробови, тој не може сам да дише, бидејќи алвеолите се колапсуваат и не ја вршат својата примарна функција, па затоа, во утерото го забрзуваат созревањето на белодробното ткиво со хормони ( кортикостероиди). Терапијата се изведува два дена, а тоа е доволно не само за спречување на РДС, туку и за намалување на инциденцата на интравентрикуларно крварење и за намалување на стапката на перинатална смртност како целина.
Кортикостероидите се пропишани за пренатална руптура на амнионската течност, клиничките манифестации на ПР и за подготовка за рана испорака кај жени со тешки системски заболувања, кои се влошиле во текот на бременоста.
Хормонската терапија е контраиндицирана кај пациенти со изразени клинички симптоми на заразен процес и бременост повеќе од 34 недели.
Продолжување или зголемување на должината на бременоста е потребно првенствено за да се добие време за превенција на фетусот РДС. Се изведува од неколку групи лекови кои припаѓаат на токолитици - лекови кои ја инхибираат контрактилната активност на матката. Се прави превентивна токолиза, што е, се додека не се појават првите знаци на контрактилна активност, бидејќи терапевтскиот (веќе против позадината на контракции) често е неефикасен. Не е потребно повеќе од 48 часа, бидејќи подолготрајната употреба е неефикасна.
Контраиндикации за администрација на токолитици се:
- Chorionamnioti
- Крварење и плацентарна абрупција
- Тешки декомпензирани заболувања кај мајката
- Државите во кои зачувувањето на бременоста нема смисла: смртта на фетусот и конгениталните дефекти не се компатибилни со животот.
Со закана од предвремено раѓање, особено во однос на позадината на пренаталната исцедок на амнионска течност, треба да се започне со антибиотска терапија најдоцна во рок од 4 часа откако жената ќе влезе во болницата.
Начин на испорака зависи од времетраењето на бременоста, состојбата на мајката и фетусот, позицијата и презентацијата на фетусот и е индивидуален во секој случај.
ПР не е индикација за царски рез, но со период на гестација до 32 недели, овој метод се уште е препорачлив, бидејќи ја подобрува адаптацијата на детето по раѓањето.
Предвремена руптура на мембраните (ПРП) го придружува речиси секое трето предвремено раѓање, и како резултат на тоа е причина за значителен дел од неонаталните болести и смртните случаи. Трите главни причини за неонатална смртност поврзани со PRPD во предвремена бременост се прематурноста, сепсата и хипоплазија (хипоплазија) на белите дробови.
Детската смртност од сепса во првите денови на животот е 4 пати поголема отколку кај ПР, не е комплицирана од ЦРД. За мајката, оваа состојба се заканува во 13-60% од случаите со развој на хорионамионитис. Дијагностиката на ЦРД, како и ПР дијагностиката е комплицирана поради отсуство на вообичаени и сигурни дијагностички методи, како и со носење на клинички симптоми со високи странични паузи, кои се бришат во рок од еден час по прекинувањето. И кога поставува дијагноза, мора да се потпре само на зборовите на самата бремена жена.
Клинички манифестации на ПППО Уредување
- Зголемување на износот на испуштање и менување на нивниот карактер - тие стануваат течни и водени.
- Промена на износот на празнење при менување на положбата на телото.
- Покрај исфрлањето, може да има повлекување или грчеви во абдоминалната болка и / или крваво исцедок.
Посебна претпазливост треба да се прикаже кај жени со повеќекратна бременост и присуство на заразни болести на гениталните органи, како и кај оние жени чии симптоми се наведени погоре се појавиле по траума или пад.
Во домашната медицина постои таква ситуација каде што се посветува поголемо внимание на таканаречениот тон на утерус. Во присуство на болка во долниот дел на стомакот и грбот, или непријатни сензации, во многу случаи се прави дијагноза на закана од предвремено раѓање и жената интензивно се лекува додека ја одржува бременоста. Иако, како што споменавме погоре, повеќе од половина од бремените жени со слични симптоми не треба продолжување. И изолираниот утерусен тон сам по себе не е знак за предвремено породување. Додека навистина вистинската опасност од ЦРД и важноста на навремена дијагноза често се намалува, припишувајќи зголемени секрети на нормалните физиолошки. Или постои уште една екстремност - секоја бремена жена која се пожалила на богата и течна исцедок, е утврдена во болницата и пропишала сеопфатен третман за спречување на заразни компликации и развој на раната работа. Како резултат на тоа, апсолутно здрави жени со нормална бременост добиваат непотребен третман, го загрозуваат фетусот, а бремените жени кои бараат непосредна хоспитализација се испраќаат дома.
Дијагноза на предвремено прекинување на амнионската течност Уредување
Затоа е потребен соодветен дијагностички метод кој може да открие јаз во мембраните дури и по 12 часа, за што не може да постојат постојните дијагностички методи. Најчестите и користени методи, за жал, во рок од еден час се неинформативни, а повеќето од нив се недостапни за домашна дијагностика, кога самата жена може да ги провери сомневањата, а во случај на пауза, итно да побара лекарска помош без губење на скапоцени минути и зголемување бременоста и раѓањето на здраво бебе. Или, осигурувајќи дека е апсолутно безбеден, не го изложувајте детето на несакани ефекти од пропишаните лекови.
Биолошки маркери во дијагнозата на ПППО Уреди
Постои точен дијагностички метод - "златен стандард" во дефиницијата на ПРП - амниоцентеза со индигокармин, но поради нејзиниот висок степен на инвазивност, сложеност на постапката и висок ризик за развој на ПР, не се користи, иако дава 100% резултат.
Во текот на долгогодишните истражувања и работа, беше креиран метод кој според информативната содржина одговара на амниоцентезата на индио кармин, односно дава речиси 100% резултати. Но, за разлика од првиот метод, тој е апсолутно неинвазивен, па дури и погоден за самодијагностика од страна на жена дома.
Дијагностичкиот метод се базира на откривање на плацентарниот α-микроглобулин-1 (PAGM-1), кој се произведува од клетките на плацентарната децидална мембрана и се наоѓа во големи количини само во амнионската течност и не е детектиран во други телесни течности. Создадениот тест е толку чувствителен што дури реагира на траги од протеини во вагината. Препорачано е од Европската асоцијација на акушери и гинеколози, и веќе се најде апликација во многу водечки клиники во земјата.
Но, проблемот со ПРП сè уште е отворен, бидејќи недостатокот на информации кај жените (како што се многу акушерки-гинеколози) за присуството на патологија, нејзините последици, и што е најважно за брзите дијагностички методи кои овозможуваат само 5 минути да се дијагностицираат независно, ја чува оваа висока бројка - 40% предвремено раѓање и 20% од перинаталните смртни случаи поради прерано нарушување на амнионската течност.
Примарна превенција Уредување
Примарната превенција се изведува пред почетокот на тековната бременост.
Ефикасно ограничување на интраутерините манипулации (киретажа, абортуси), информирање на жените за висок ризик од ПР за време на вештачко осеменување.
Препишувањето на мултивитамини пред и за време на првите два месеци од бременоста е неефикасно.
Секундарна превенција Уредување
Секундарна профилакса за време на бременоста
Употребата на анти-никотински програми кај бремени жени е ефикасна.
Администрацијата на калциум за време на бременост, микронутриенти, витамините Ц и Е не е ефикасна и пие многу течности за да се врати снабдувањето со крв во плацентата.
Воведувањето на цервикален пезар е контроверзно, а шиењето на краткиот врат е неефективно за сите жени, освен за групата со висок ризик (повеќекратна бременост, вистинска ИЦН).
Прогестерон за спречување на предвремено породување
Неодамнешните студии покажаа дека лековите со прогестерон можат значително да ја намалат инциденцата на предвремено породување кај високоризични пациенти. Така, историја на интрамускулна администрација на 17-хидроксипрогестерон капроат во доза од 250 mg од 16-20 до 36 недели од бременоста е индицирана за бремени жени со предвремено породување. Бремените жени со асимптоматско скратување на грлото на матката со ултразвук до 20 mm или помалку покажуваат вагинална употреба на прегестеронски препарати (200 mg капсули или 90 mg гел) дневно до 36 недели од бременоста.
Антагонистите на рецепторите на окситоцин се суштински нова класа на токолитички лекови, ги блокираат рецепторите на окситоцин, помагаат во намалување на миометрискиот тонус и ја намалуваат контрактилноста на матката. Покрај тоа, лековите во оваа група ги инхибираат ефектите на вазопресин со врзување на неговите рецептори. Оваа група го вклучува лекот атосибан.
Атозибан се администрира интравенозно во три последователни фази:
1. На почетокот, за 1 минута, 1 вијала со 0,9 мл лек се администрира без разредување (почетна доза од 6,75 mg)
2. Веднаш по ова, лекот се инјектира во доза од 300 μg / min (брзина на инјектирање 24 ml / час или 8 капки / мин) во тек на 3 часа.
3. После тоа, континуирано (до 45 часа) инфузија на атосибан во доза од 100 μg / min (брзина на инјектирање од 8 ml / час или 3 капки / мин)
Вкупното времетраење на третманот не треба да надминува 48 часа. Максималната доза за целиот курс не треба да надминува 330 mg.Ако има потреба повторно да се примени атосибан, исто така треба да започнете со фаза 1, проследено со инфузија на лекот (фази 2 и 3). Повторната апликација може да започне во секое време по првата употреба на лекот, може да се повтори до 3 циклуси.
Главните контраиндикации за употреба на блокаторите на окситоцин рецептор се:
• гестациската старост е 33 полни недели,
• предвремено прскање на мембраните за време на бременоста за период од> 30 недели,
• ретардација на растот и / или знаци на нејзино вознемирување,
• фетална смрт,
• сомнителна интраутерина инфекција,
• презентација или предвремено отстранување на плацентата која обично се наоѓа,
• сите други состојби кои влијаат на мајката и на фетусот, во кои зачувувањето на бременоста е опасност.
Во Русија, атосибан е регистриран како токолитичен од 2012 година. Тој е вклучен во листата на ВЕД од 1 јануари 2015 година. Врз основа на расположливите податоци, можно е да се зборува за намалување на страничните реакции кај мајката кога се користат антагонисти на окситоцинските рецептори во споредба со бета миметика, додека во исто време ефектот врз контрактилната активност на матката останува околу истиот.
""


