
Избледување на бременоста - една од формите на абортус на фетусот, се карактеризира со комплетен прекин на развојот на ембрионот и неговата смрт. Постои таква патолошка состојба во 1-2 триместар и се манифестира со прекинување на токсикозата, појава на крварење, хипертермија. Во периодот од 18-28 недели, главен симптом на пропуштен абортус е целосно прекинување на феталната моторна активност. Дијагнозата се поставува врз основа на објективен преглед и податоци за ултразвук. Третманот вклучува провокација на абортус со лекови или чистење на матката од јајцето и нејзините мембрани.
Причини за пропуштен абортус
Бремените предизвикувачи предизвикуваат различни фактори кои некако влијаат врз жената и фетусот. Патогенезата на оваа патологија во акушерството не е целосно разбрана и зависи директно од етиологијата на болеста. Во секој случај, женското тело го гледа фетусот како туѓо тело и се обидува да го отфрли. Растот на ембрионот застанува, бременоста запира, што е придружено со соодветни симптоми. Во околу 70% од овие патологии, генетските абнормалности стануваат главен фактор кој предизвикува појава на пропуштен абортус. Во кршење на поделбата на хромозомите може да се формираат сериозни конгенитални дефекти кои се некомпатибилни со животот. Како по правило, смртта на фетусот, поттикната од генетска инсуфициенција, се јавува во 8-тата недела од ембриогенезата.
Приближно со истата фреквенција, бледувањето на бременоста се јавува на позадината на хормоналната нерамнотежа. Со намалено производство на прогестерон - супстанца која обезбедува нормална бременост, фетусот ги спречува своите животи. Причината за пропуштен абортус често станува зголемено ниво на андрогени - машки полови хормони. Со цел да се исклучи можноста од фетална смрт, важно е да се помине низ целосен медицински преглед во фазата на планирање на концепцијата и да се идентификуваат овие фактори, доколку се присутни. Пред третманот ви овозможува нормализирање на хормоните и спречување на пропуштен абортус.
Инфективните процеси исто така може да предизвикаат пропуштен абортус. Опасноста е претставена од болести на гениталиите и на сите други органи. По зачнувањето, телото на жената станува помалку отпорни на ефектите на патогената микрофлора, така што пациентите често страдаат од ARVI, вирусни патологии. Замрзнатата бременост не се развива поради штетните ефекти на патогенот врз фетусот, туку поради симптомите кои се придружени - интоксикација, хипертермија. Во исто време, ембрионот губи одредени компоненти, особено кислород, и постепено губи одржливост.
Меѓу сите инфекции, ризикот од пропуштен абортус е највисок кога бремената жена е инфицирана со рубеола или цитомегаловирус. Овие патогени микроорганизми директно навлегуваат во фетусот заедно со крвотокот и влијаат врз централниот нервен систем, што придонесува за формирање на тешки абнормалности кај фетусот. На 2-3 месеци од ембриогенезата, антифосфолипидниот синдром може да предизвика бременост да исчезне. Наспроти позадината на оваа патологија, настанува абнормално формирање на плацентата, се забележува кршење на коагулација на крв. Како резултат на нарушувања на циркулацијата, фетусот губи хранливи материи и го спречува развојот.
Бременоста за време на бременоста може да се случи под влијание на неспецифичните негативни надворешни фактори. Со недоволен престој во свеж воздух, постојан замор, употребата на слабоквалитетна храна која не ги обезбедува потребните супстанции во телото, се зголемува ризикот од развој на патологија.Носењето премногу тесна и тесна облека, исто така, може да доведе до пропуштен абортус поради стеснување на садовите за снабдување. Како резултат на тоа, нарушена е циркулацијата на крвта, се развива хипоксија, проследено со смрт на фетусот. Ризичната група за појава на пропуштени абнормалности вклучува жени со историја на мртвородене, повеќе абортуси и спонтани абортуси, хормонски нарушувања и менструални нарушувања. Веројатноста за појава на оваа акушерска абнормалност се зголемува со ендокрини заболувања, несоодветна структура на органите на репродуктивниот систем (на пример, седло-облик или матка со две рогови), лепливи процеси.
Симптоми на пропуштен абортус
Кога пациентот е бремен, секој пациент се манифестира со одредени карактеристики, не постои стандардна клиничка слика. Промената на базалната температура во правец на неговото опаѓање е карактеристичен симптом на патологија која се јавува во првиот триместар. Со пропуштен абортус, жените првично забележуваат подобрување во нивната општа состојба - гадење исчезнува, ако е присутно претходно, има олеснување во градите. Цел испитување не е зголемување на матката. Кога телото на пациентот почнува да го отфрла мртвото бебе, пропуштениот абортус се манифестира со хипертермија, треска и општа благосостојба се влошува. Појавата на болка во долниот дел на стомакот, крварење - јасни знаци на абортус. Често, пропуштениот абортус во раните фази не е проследен со патолошки симптоми до почетокот на спонтаниот абортус.
Во вториот триместар, акушерските абнормалности ќе бидат сосема исти. Дополнителен знак кој се појавува кај пациенти по 18-20 недели е отсуството на фетална моторна активност. Објективно испитување на жената и спроведување на аускултација за замрзната бременост може да укаже на неможноста да се слуша срцето на бебето. За да се потврди дијагнозата и да се утврди медицинската тактика кога се појавува барем еден алармантен симптом, пациентот веднаш треба да контактира со акушер-гинеколог.
Дијагноза и третман на пропуштен абортус
За да се потврди замрзнатата бременост, се спроведува објективен преглед на пациентот. Можно е да се утврди отсуството на зголемување на матката. Исто така, на пациентот му се доделува крвен тест за содржината на хормонот hCG. Кога бременоста престанува да исчезнува, неговото ниво се намалува и не одговара на индикаторите кои се типични за овој период на ембриогенеза. Инструменталната дијагностика се состои од ултразвучно скенирање на утерусната шуплина. Со пропуштени отсуства, нема знаци на живот на фетусот (физичка активност, отчукување на срцето).
Бременоста за време на бременоста бара итна медицинска помош, бидејќи мртвиот фетус, додека во матката, почнува да се распаѓа, а токсичните супстанции се апсорбираат во крвта на мајката, што доведува до влошување на нејзината состојба до смрт. Прво на сите, ембрионот е отстранет од матката празнина. Во случај на пропуштен абортус во текот на првите 2 месеци од ембриогенезата, вештачкиот абортус најчесто се изведува со помош на лекови. За таа цел, се користи комбинација на простагландин Е1 аналог и антагонист на прогестерон. Како резултат на примањето на овие средства, фетусот е протеран од матката поради неговото намалување (односно, спонтан абортус).
Исто така, кога бременоста е замрзната, може да се изврши хируршко отстранување на јајце клетката. За таа цел се користи вакуум вшмукување или стружење. Првиот метод се нарекува мини-абортус и претставува "исцрпување" на ембрионот со посебен вакуумски аспиратор. Со оваа интервенција е индицирана локална или општа анестезија, во зависност од психолошката состојба на пациентот.Вакуумската аспирација е брз и безболен начин за лекување на пропуштен абортус, кој може да се користи само во првиот триместар од бременоста.
Замрзнувањето на бременоста во првиот триместар исто така може да се прекине со киретажа на матката празнина. Оваа хируршка интервенција вклучува киретажа (чистење) на матката со цел да се отстранат мртвите ембриони и феталните мембрани. Оваа постапка се спроведува и под општа анестезија, безболна, но може да предизвика и чистење на миометриумот, што понатаму ќе го оневозможи имплантирањето на јајцето со развој на неплодност. Со пропуштен абортус, киретажата се изведува во случаи кога другите методи се контраиндицирани. Ако патологијата се дијагностицира во вториот триместар, мртвиот фетус се отстранува со вештачко раѓање.
По хируршки третман на пропуштената бременост, жената е пропишана со терапија со лекови. Со цел да се спречи развојот на воспалителниот процес и инфекција во матката празнина на пациентот се пропишани антибактериски и антиинфламаторни лекови. Покрај тоа, по елиминирање на пропуштената бременост, важна улога е да се врати на функционалноста на ендометриумот, така што пациентот може повторно да го носи детето. За ова се користи хормонална и имунокорективна терапија.
Како симптоматски третман на пропуштени абортуси, антиспазмодики, лекови кои го промовираат раното намалување на матката, се пропишани. Паралелно со терапијата со лекови, важно е да се обезбеди жена со психолошка помош. Многу пациенти кои претрпеле пропуштен абортус треба да работат со психолог кој помага брзо да се помири со она што се случило и да се врати нормалната психо-емоционална состојба.
Прогноза и спречување на пропуштен абортус
Невозможно е да се спаси фетусот за време на замрзната бременост, но за жената оваа патологија е обично прогностички поволна. По отстранувањето на мртвиот ембрион и лекувањето, пациентот може да се врати во својот нормален начин на живот. Планирање на следната концепција по замрзната бременост е дозволено не порано од шест месеци. Пожелно е да се утврдат можните причини за фетална смрт, со што се елиминира влијанието на овие фактори врз телото на жената.
Спречувањето на пропуштениот абортус е првенствено во планирањето на зачнувањето. Двата партнера мора да подлежат на целосен медицински преглед и да ги третираат сите идентификувани болести кои можат да предизвикаат фетална смрт. Можеби ќе треба генетско советување за дијагностицирање на скриени хромозомски абнормалности кај еден или двајцата брачни другари. Пациентот кој го спречува развојот на пропуштениот абортус по зачнувањето треба строго да ги следи упатствата на лекарот, да се откаже од лошите навики, да го избегне стресот, да ја нормализира исхраната, работата и одмор. Важно е да останете помалку на преполнети места со цел да го намалите ризикот од заразни болести.
Замрзната бременост. Што е тоа?
Избледување е еден од типовите на спонтан абортус. Тоа се случува кога фетусот престанува да се развива и умира, и покрај фактот дека почетокот на бременоста е како што треба.
Исто така, бременоста се прекинува при појава на зачнувањето и по имплантацијата (односно, оплоденото јајце е во можност да се закачи), но развојот на ембрионот поради некоја причина не се јавува. Во овој случај, се формираат само екстра-ембрионски органи, а детето во јајцето не е. Таквиот феномен се нарекува "празно јајце на јајцето".
Која е временската линија најчесто се случува бледнее?
Како по правило, бременоста се замрзнува најчесто се јавува во првиот триместар од бременоста. Сепак, тоа може да се случи во било која фаза, дури и неколку недели пред породувањето.
Експертите утврдија дека некои периоди на бременост се особено опасни за бебето, бидејќи во овој момент тој е особено ранлив. Овие се нарекуваат 3-4 недели, 8-11 недели и 16-18 недели од бременоста. Еден од најкритичните периоди кога постои најголема веројатност за исчезнување, се препознава до 8-тата недела, кога бебето формира витални органи.
Зошто бременоста запре?
Причините за овој феномен - доста. Понекогаш лекарите никогаш не успеале да утврдат што предизвикало исчезнување во одреден случај. Меѓу најчестите причини се:
- генетски нарушувања (тие сочинуваат до 70% од сите пропуштени бремености),
- хормонална инсуфициенција (ако има недостаток на прогестерон или естроген или обратно - зголемено количество машки полови хормони (андрогени)),
- ИВФ (практиката покажува дека за време на бременоста, што произлегува од вештачко осеменување, ризикот од избледување е многу поголем)
- заразни болести (цитомегаловирус, рубеола, грип)
- сексуално преносливи болести (микоплазмоза, уреаплазмоза, кламидија, гонореја, сифилис, итн.)
- антифосфолипиден синдром (со овие нарушувања, крвта започнува да се згрутчува во капиларите на бремената жена и во садовите на плацентата, се формираат згрутчување на крвта, што доведува до малнутриција и дишење на ембрионот, поради што може да умре)
- злоупотреба на алкохол, никотин, дрога,
- стрес, премногу работа, укинување на тежината.
Знаци на пропуштен абортус
Во прво време, особено ако се појави бледнее во првиот триместар, жената не е свесна за нејзината состојба. За одредено време (до плацентарна абрупција), таа ги има сите знаци на бременост: гадење, зафаќање на млечните жлезди, матката се зголемува. Потоа исчезнуваат. Но, имајте на ум дека исчезнувањето на симптомите не секогаш значи дека најлошото се случило, па не паничи прерано. Првото алармантно ѕвонче може да биде избор, но тие не се дефинитивна дијагноза.
Доколку се сомневаат дека постои сомневање, неопходно е да се спроведе испитување (ултразвук, тест на крв за hCG). Со ултразвук, лекарот ќе може да ја спореди големината на фетусот со гестациската старост и да го пронајде присуството на отчукување на срцето. Што се однесува до крвните тестови за hCG, треба да знаете дека позитивен резултат е можен дури и кога фетусот починал, бидејќи човечкиот серумски хуман хорионски гонадотропин има тенденција да трае околу две до три недели.
Во повеќето случаи, ако бременоста запре, тогаш се јавува спонтан абортус.
Друг индикатор е промената на базалната температура. Како по правило, се намалува. Но, постојат случаи кога ова не се случи.
Од најчестите симптоми на пропуштен абортус се крварење, грчеви или влечење на болката во долниот дел на стомакот, влошување на општото добро, треска, треска. Во подоцнежните периоди, продолженото отсуство на фетални движења е елоквентно.
Се појави исчезнување. Што е следно?
Во некои случаи, кога ќе се открие бледнеење, се одлучи да се почека спонтан абортус да се случи. Во други, ако гестациската старост е помалку од 8 недели, се користи прекин на лекот. Една од најчесто изведените манипулации со замрзната бременост е киретажа на матката, која се изведува под општа анестезија и е слична на абортусот во однос на техниката. Понекогаш се користи вакуум вшмукување. По 7-14 дена, жената е подложена на ултразвучен скенирање за да види каква состојба е матката. Кој метод на чистење ќе се применува, се одлучува поединечно во секој поединечен случај. Но, едно е сигурно: невозможно е да се одложи, бидејќи распаѓањето на ткивата на починатиот јајце започнува да се апсорбира во крвта, а тоа, пак, води до труење на женското тело и предизвикува нарушувања во системот за коагулација на крв. Исто така е можно развојот на воспаление на матката.
Ризична група
Лекарите ја нагласуваат категоријата на жени кои имаат одреден ризик од исчезнување на бременоста. Тие вклучуваат жени:
- кои имале абортуси (и, колку повеќе од нив, толку е поголем ризикот),
- со ектопична бременост или мртвородено,
- чија возраст е "над 35"
- кои имаат анатомски карактеристики на женскиот репродуктивен систем (на пример, матката во форма на две рогови или седло, адхезии во матката итн.).
- кои страдаат од одредени болести (дијабетес мелитус, болести на тироидната жлезда), како и разни инфективни болести кои влијаат врз репродуктивниот систем,
- во која менструалниот циклус е скршен,
- во која се забележани хормонални пореметувања (особено ако се работи за производство на главниот хормон на бременоста, прогестерон).
Праксата покажува дека, по правило, прогнозата по бременоста што не се развива е поволна. Главната работа е да се утврди причината за исчезнување на претходната бременост и да се елиминира. По неопходните испитувања, како и текот на третманот и рехабилитацијата, можно е да се направат нови обиди за зачнување по просечно 6 месеци.
Дефиниција на терминот "пропуштен абортус"
Неразвојната или замрзната бременост е таква бременост, при што се случува ненадеен прекин на напредокот, фетусот престанува да се развива, расте и потоа умира. Во исто време, до одредено време нема знаци на спонтан абортус, а ембрионот и понатаму останува во матката. Врз основа на погоре, оваа патологија исто така се нарекува неуспешен спонтан абортус. "Избледување" на бременоста може да се појави во било кој гестациски период (до 28 недели), но најчесто оваа состојба се јавува во првиот триместар. Загрозени периоди на бременост за појава на спонтан абортус смета 3-4 недели, 8-10 недела, 16-18 недела.

Пропуштениот спонтан абортус, како и другите опции за спонтан абортус, спаѓа во категоријата спонтан абортус. Сепак, тие почнуваат да зборуваат за вообичаениот спонтан абортус само ако има два или повеќе случаи на спонтан абортус.
Суштината на пропуштениот абортус е тоа што јајцето е оплодена, се транспортира во матката, каде што е имплантирана и развиена за некое време, но по развојот на фетусот запира. Една од опциите за пропуштен абортус е синдромот на "празното јајце на фетусот" или анемибријата. Во такви случаи, феталните мембрани се развиваат, синтетизира хорионски гонадотропин, што е потврдено со позитивен одговор при вршење на тест за бременост, но самиот ембрион е целосно отсутен. Доста често, оваа патологија е резултат на генетски дефекти.
Причини за пропуштен абортус
Постојат многу причини за пропуштен абортус. Затоа, тие се поделени во неколку групи:
Генетски и хромозомски абнормалности.

Таа е една од најбројните и важни групи на етиолошки фактори на појава на пропуштен абортус. Кога еден ембрион има патолошки ген или екстра хромозом, во процесот на развој, тој развива повеќе малформации кои се некомпатибилни со животот, соодветно, во кој случај и бременоста е прекината. Може да се каже дека, на овој начин, природната селекција може да се види во акција, природата одлучува дека создавање на онеспособено бебе нема смисла, затоа, за да ги спаси силите на мајчиното тело, бременоста престанува да напредува.
Но, појавата на генетска абнормалност може да се случи и за време на специфичен настан за бременост, кога патогените фактори (пушењето, употребата на лекови и алкохол, радијацијата) влијаат врз телото на мајката, а како резултат на наследување на патологијата од родителите, на пример, појавата на неуспех во структурата на "предиспонирачките гени". Така, ако феталното јајце добило од родителите "ген за тромбофилија", тогаш во процесот на прицврстување на утерусниот ѕид и инвазија на садовите на хорион во слузницата, микротермбовите се појавуваат, соодветно, тоа води до нарушување на снабдувањето со крв и исхрана на ембрионот, и умира.
Инфекции.
Присуството на заразни болести игра значајна улога во потеклото на спонтаниот абортус или пропуштениот абортус. Прво, ова се таканаречените ТОРЧ инфекции (група вирусни заболувања). Оваа група на патологии вклучува цитомегаловирусна инфекција, херпес инфекција, токсоплазмоза, рубеола.Особено опасно е примарна инфекција на горенаведените патологии за време на бременоста.
Во раните фази на инфекцијата, постои "исчезнување" на бременоста, во подоцнежните периоди се формираат аномалии на феталниот развој. Гениталните инфекции (гонококна, уреаплазмична, хламидија) се исто така од суштинско значење. Дури и присуството на обична настинка (ARVI, грип) во раната бременост може да предизвика спонтан абортус. Смртта на ембрионот се остварува со три механизми.
Од една страна, продирајќи низ плацентата, инфективните агенси директно влијаат на фетусот.
Од друга страна, мајчиниот организам, како одговор на инфекцијата, почнува да произведува простагландини, кои или го нарушуваат микроциркулацијата помеѓу ендометриумот и феталните мембрани, или дејствуваат токсично на ембрионот, што доведува до престанок на кислородот и хранливите материи за фетусот.
Присуството на хроничен воспалителен процес во матката празнина предизвикува повреда на нормалната имплантација на јајце клетката, што доведува до појава на нутритивен дефицит на ембрионот.
Хормонални пореметувања.

Недостатокот на хормон, кој е најважен за нормалниот тек на бременоста, прогестерон, е доста често една од причините за спонтан абортус. Покрај тоа, високата содржина на андрогени или оштетените хормонални функции на тироидната жлезда игра одредена улога.
Автоимуна патологија.
Автоимуните болести се одликува со фактот дека мајчиниот организам почнува да ги синтетизира антителата што се борат со сопствените клетки и ги земаат за странски агенти. Бидејќи ембрионот прима 50% од гените на мајката, мајчините антитела, исто така, почнуваат да го напаѓаат неговото тело, што, пак, завршува со бледнеење на бременоста.
На пример, ако мајката има антифосфолипиден синдром, антителата на фосфолипидите се присутни во телото, а без нив, формирањето на нови клетки е во принцип невозможно. За време на бременоста, таквите антитела напаѓаат ембрион во развој, предизвикувајќи да умре.
Тератозоспермија.
Причината за прекин на развојот на ембрионот и неговата последователна смрт може да биде неуспешен татко. Присуството на таква патологија како тератозооспермија најчесто е причина за неплодност на партнерот, но во некои случаи бременоста може да се појави, но во повеќето случаи завршува спонтан абортус. Тератозоспермијата е патолошка состојба на сперматозоидите во кои тие имаат неправилна структура. Сперматозните аномалии можат да се манифестираат како задебелување или свиткување на опашката, недостаток на хромозом, присуство на вакуоларни клетки во главата, неправилни облици на глави, кратки опашки.
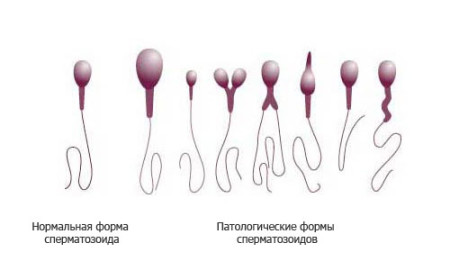
Тератозоспермија е индицирана ако има повеќе од 50% (во повеќето случаи околу 80%) од абнормални сперматозоиди кај ејакулата на пациентот. Концепцијата во такви случаи воопшто не е можна, на пример, поради фактот што сперматозоите со краток опаш ги губат мобилноста или јајце клетката е оплодена, но поради абнормалноста на главата на спермата, ембрионот се развива погрешно и прогресијата на бременоста престанува. По испитувањето и терапијата, многу двојки се уште треба да се свртат кон дополнителни асистивни репродуктивни технологии, на пример, вештачко осеменување.
Погрешен начин на живот.
Очигледно е дека лошите навики, професионалните опасности, дневната рутина и исхраната имаат одреден ефект врз појавата на бременост која не се развива. Исто така треба да се запамети за присуството на опасни несакани ефекти на некои лекови кои може да земат бремена жена за време на периодот на бременост, особено во раната бременост. Од суштинско значење е и возраста на жената.Колку е постара жената, толку е поголем ризикот од бременост која не се развива (над 35 години).
Други фактори.

Нагли климатски промени, постојан стрес и други фактори може да предизвикаат пропуштен абортус. Исто така, историјата на повеќекратни абортуси предизвикува ендометријална инсуфициенција, што, пак, доведува до нарушување на снабдувањето со кислород и исхрана на ембрионот и развојот на патологијата. По извршувањето на ин витро оплодување, исто така, често има случаи на пропуштен абортус, но причините за патологијата во овој случај се резултат на болести, поради што жената прибегнала кон овој метод на оплодување.
Клиниката за абортус
Бременоста има карактеристични симптоми. Прво, жената ги губи можните знаци на бременост (карактеристика на првиот триместар). Повраќањето и гадењето, нетолерантноста на мирисот исчезнува, тензијата на мајките жлезди е изгубена, тие стануваат меки. Сепак, исчезнувањето на опишаните симптоми не секогаш укажува на тоа дека ембрионот починал.
Раната токсикоза, како и напнатоста на градите, може да бидат отсутни.
Мошне често, моментот на смртта на ембрионот останува незабележан.
Позитивен резултат на тестот за бременост може да биде присутен во тек на 2-4 недели, бидејќи hCG се елиминира постепено од телото на мајката.
Во исто време, основната телесна температура ќе биде околу 37 степени, па дури и пониска.
Ако мртов ембрион останува во матката повеќе од 3-4 недели, се јавува синдром на интоксикација (слабост, општа слабост, треска) поради фактот што ембрионот почнува да се распаѓа и го инфицира мајчиното тело со дефект на ткивата и токсини.
Ако пропуштениот абортус се јави во вториот триместар, тогаш еден од првите знаци е отсуството на фетално движење.
Доколку ембрионот е во матката повеќе од 2-6 недели, тогаш знаците за спонтан абортус (болка во долниот дел на грбот и долниот дел на стомакот, секретите на црвени точки) се приклучуваат на симптомите опишани погоре.
Покрај тоа, во процесот на гинеколошки преглед забележа застој во растот на матката, во споредба со приближниот период. Затоа гинеколозите извршуваат биманална палпација на матката во првиот триместар, секој пат за време на посетата на инспекцијата.

Пример од практиката:во антенаталната клиника, една жена била следена на 6 недели од бременоста со повторена бременост. По проучувањето на историјата, беше откриено дека имало 3 раѓања, а не била извршена медицинска дијагностичка киретажа и абортуси. Штетни навики на жената и нејзиниот сопруг беа отсутни, како и хронични болести. Единствената негативна точка беше возраста на бремената жена (40 години) и природата на активноста (ноќни смени, медицинска сестра). За време на планираниот одѕив, бремената жена се жалеше на присуството на болка во влечење во долниот дел на стомакот и периодично следење. За време на вагиналниот преглед, беше откриено дека матката е мека, безболна со зголемување до 12 недели, додека приближниот период од 16 недели. По проучувањето на ултразвук и потврдување на дијагнозата на "пропуштената бременост", жената се излечи со последователна терапија со антибиотици. Нема коагулопатски и инфективни компликации, а по 10 дена пациентот беше отпуштен. Причината за пропуштен абортус никогаш не била утврдена, бидејќи делови од фетусот што биле испратени за хистологија биле изгубени во лабораторијата.
Причини во раните фази
Непосредните и главните причини за пропуштен абортус во раната бременост се нарушувања и состојби, комбинирани во 5 групи:
- Вродени и стекнати анатомски дефекти на матката.
- Генетски и хромозомски предизвикани аномалии на развојот на ембрионот.
- Патолошки промени на слузницата на матката, вклучувајќи ги и оние поврзани со различни хронични патологии кај жените. Тие се карактеризираат со инфериорност на ендометриумот и недостаток на неговата способност да се обезбеди процесите кои се случуваат за време на бременоста.
- Нарушувања на системот за коагулација на крв.
- Други причини.
Втората група главно вклучува:
- присуството на цитостатични антитела против татко, антитела против антитела (анти-iopathic антитела), антитела кои ја блокираат лимфоцитната реакција,
- абнормална активност на природните клеточни клетки-убијци (NK-клетки),
- ткивна инкомпатибилност на партнерите (систем HLA).
Анатомски дефекти
Конгениталните анатомски дефекти кои можат да предизвикаат пропуштен абортус вклучуваат роговиден, двоен роден, седловид или целосно двојна матка, присуство на целосен или делумен интраутерински септум. Оваа анатомска патологија на матката предизвикува абнормалности на бременоста, како по правило, во подоцнежните периоди, сепак, прекинувањето на развојот во раните фази може да се случи во случај на имплантација на јајце клетката на интраутериниот септум или во близина на субмускулниот миом.
Стекнатите дефекти се интраутерини адхезии, најчесто како последица на претходната бременост која не се развива, или киретажа на матката празнина, кирети, субмукусни миоми и истмично-цервикална инсуфициенција.
Бременоста кај анатомските дефекти е предизвикана од оштетена имплантација на јајце, рецепторска инсуфициенција и несоодветно снабдување со крв во ендометриумот, хормонални пореметувања со недостаток на лутеална фаза и хроничен ендометритис.
Генетски и хромозомски абнормалности на ембрионот и трофобластот
Тие предизвикаа мнозинство (до 80%) од загубата на бременоста, вклучувајќи ги и замрзнатите, во првиот триместар. Овие нарушувања се јавуваат поради квантитативни или квалитативни промени во структурата на хромозомите. Квантитативните промени се резултат на неуспеси:
- во секој период на поделба на еукариотски (нуклеарни) клетки, на пример, нарушување на дивергенцијата на поврзаниот хромозом во сперматозоидите или јајцата, во која се формира моносомија или трисомија,
- за време на процесот на оплодување, кога јајцето се оплодува со две или повеќе сперматозоиди, што резултира со формирање на полифлу,
- за време на првите митотични поделби на оплоденото јајце, ако овие дефекти се јават за време на првата поделба, може да се развие комплетна тетраплодијација (хромозоми двојно без цитоплазматско одвојување), што предизвикува прекинување на понатамошен развој уште 14-21 дена по зачнувањето, а неуспесите во последователните поделби може да доведат до мозаицизам.
Квалитативните промени во структурата на хромозомите вклучуваат транслокации кај еден од партнерите. Тие се една од најчестите причини за пропуштен абортус и се вид на хромозомска мутација, во која дел од еден хромозом се пренесува во друг диспарентен (нехомолошки) хромозом. Хромозомските мутации може да бидат во форма на:
- реципрочни транслокации, кои се состојат во меѓусебна размена на хромозоми од страна на нивните локации, тие претставуваат половина од сите абнормалности на хромозомите за време на пропуштениот абортус,
- хромозомска фузија со делумна или целосна загуба на генетски материјал во зоната на кратки раце (Робертсонови транслокации),
- промени во женските полови хромозоми,
- дупликации, делеции, инверзии и други нарушувања.
Патологија на мукозната мембрана на матката
Главен фактор во нарушувањето на развојот на ембрионот и фетусот од ендометриумот е нејзините структурни и функционални промени во форма на атрофични процеси и намалена чувствителност на рецепторите кон прогестерон и естрогени. Најтипични услови се:
- Автоимун хроничен ендометритис.
- Регенеративно-пластичен инсуфициентен синдром.
Автоимун хроничен ентрометритис
Тоа е предизвикано од акутна или хронична вирусно-бактериска инфекција која го стимулира одговорот на телото во форма на локален и општ имунитет. Ова води кон зголемување на синтезата на цитокините, факторите на раст и протеолитичките ензими. Тие го стимулираат развојот на воспалителниот процес и придонесуваат за оштетување на васкуларниот ендотел, како и абнормално воведување и ендометријално оштетување од клетките на надворешниот слој на ембрионот (трофобласт) веќе во раната бременост, како и клеточната пролиферација и ангиогенезата.
Како резултат на тоа, постои ново зголемување на бројот на цитокини и фактори за раст. Така, постои затворен патолошки круг. Во типичниот тек на бременоста, имуните процеси на отфрлање на ембрионот се потиснати од телото и, во отсуство на воспаление, продолжува нормално.
Синдром на регенеративно-пластична слабост
Резултатот од синдромот на регенеративно-пластична инсуфициенција на слузницата на матката е ендометриопатија или ендометријална атрофија. Нарушување на ендометријалната функција во половина од случаите не е предизвикано од воспалителни процеси, туку специфично од прогресијата на овој синдром, што е реализација на ткивниот стрес во случај на предиспозиции, вклучувајќи и генетски.
Синдромот се манифестира со авто- и алоимуни реакции, намалување на секреторната активност на вроден епител, проретчување на ендометриумот, намалување на бројот на прогестеронски рецептори и намалување или целосно губење на чувствителноста на рецепторите кон прогестерон и естроген.
Синдромот се базира на адаптација како одговор на влијанието на негативните фактори, додека ги зачувува главните функции на ендометриумот. Последователното исцрпување на адаптивни реакции води кон развој на фаза на маладаптација, во која процесите се насочени само кон зачувување на клеточните и ткивните структури, но не и на нивното соодветно функционирање. Во синдром на регенеративно-пластична инсуфициенција, хроничните инфламаторни и автоимуни фактори претставуваат маѓепсан круг. Имплантацијата на оплодената јајце во овие случаи е невозможна без активна терапија.
Нарушувања на коагулацијата во крвта
Меѓу нив главни се антифосфолипидниот синдром и тромбофилија на наследна етиологија. Антифосфолипидниот синдром, причините за кои не се сосема јасни и кај кои феталното замрзнување се јавува по 10 недели од бременоста, им припаѓа на автоимуни и тромбофилни нарушувања. Главните знаци врз основа на кои можеме да претпоставиме присуство на антифосфолипиден синдром:
- артериска или / и венска тромбоза,
- спонтан абортус,
- намалување на бројот на тромбоцити и хемолитична анемија во историјата,
- доцна тешка прееклампсија во историјата.
Механизми за притвор во матката

Продолженото присуство во матката на ембрион или фетус, замрзнато во неговиот развој, треба да се појави како резултат на следните механизми:
- Густа приврзаност на формирачката плацента како резултат на длабоко ртење на хорионските вили. Ова може да се должи на:
- висок степен на активност (во смисла на пролиферација) на хорионските вили,
- структурна и функционална инфериорност на мукозната мембрана на матката на местото на имплантација на оплодена јајце,
- нецелосна подготовка на ендометријални промени во зоната на имплантација.
- Недостатоците на имунолошкиот систем во однос на реакцијата на отфрлање на имунолошки страно ткиво.
- Намалена контрактилност на миометриумот поради:
- хроничен тек на воспалителните процеси во матката, што резултира со формирање на инсуфициенција на рецепторниот апарат, што доведува до намалување на чувствителноста на супстанциите формирани за време на смртта на ембрионот и предизвикувајќи намалување на миометрискиот тонус,
- прекршување на ензимски биохемиски процеси кои се вклучени во метаболизмот на протеините,
- продолжува (по некое време по смртта на ембрионот или фетусот) производство на прогестерон трофобласт и плацентарен лактоген, специфичен трофобластичен бета-глобулин и плацентата - некои пептидни хормони, биогени амини и имунодепресивни пептиди кои ја потиснуваат контрацептивноста на матката.
Фактори на ризик
Главните фактори на ризик за пропуштен абортус се:
- Возраст под 18 години.
- Бременост во постарата и доцната репродуктивна возраст на жена или / и нејзиниот партнер - по 30 години за примапира и повеќе од 35 години за мултипаруси. Ризикот во постарата и доцната репродуктивна возраст е поврзан со постепеното исчезнување на процесите на природна селекција, како и со разни нарушувања во репродуктивниот систем на партнерот. За споредба: ризикот на 20-24 години е околу 9%, на возраст од 30-40 години 40%, на 45 години 75%.
- Повторени епизоди на спонтан абортус во историјата. Колку е поголем бројот на такви епизоди, толку е полошо прогнозата за последователно зачнување.
Покрај тоа, хроничните болести на женските генитални органи или акутните и, особено, хроничните екстрагенитални болести придонесуваат за спонтан абортус.
Главните се:
- Заматени форми на хиперандрогенизам на оваријална, надбубрежна или мешана етиологија и хипофункција на јајниците,
- PCOS (синдром на полицистични јајници),
- присуство во телото на постојани бактериски и вирусни инфекции, најчесто (52%) е мешана вирусно-бактериска инфекција, како и хламидијална (51%), уреаплазмичка и габична микрофлора (околу 42%),
- хронични воспалителни процеси на женските генитални органи, повторени абортуси и интраутерински контрацептиви,
- акутни или хронични заразни болести, тие ретко предизвикуваат фетална смрт на фетусот, но тие доведуваат до развој на фетопатија која придонесува за фетална смрт под влијание на други фактори,
- ендокрини заболувања - недоволно компензиран дијабетес мелитус, дисфункција на тироидната жлезда, главно хипотироидизам,
- хронична бубрежна патологија,
- тешка хипертензија и кардиоваскуларна инсуфициенција,
- разновидна системска патологија на сврзното ткиво во форма на системски лупус еритематозус, системска склеродерма, антифосфолипиден синдром итн.
Помалку важни фактори се:
- пушењето
- алкохол и зависност од дрога
- одредени лекови
- прекумерна потрошувачка на пијалаци кои содржат кофеин (силен чај, кафе и други тонични пијалоци),
- низок индекс на телесна маса.
Чувствителноста на ембрионот или фетусот на штетните фактори варира во различни периоди на бременост. Колку е пократко неговото времетраење, толку поранливи се. Најкритични периоди се 7-12-тиот ден, кога се јавува имплантација на јајцето, 3-8-та недела (почеток на развојот на ембрионот), 12-тата недела (периодот на плацентарното формирање) и 20-24 недела (фазата на формирање на најзначајните системи на фетусот).
Во повеќето случаи, единствена доминантна причина и неколку фактори на ризик и механизмите за развој на оваа патолошка состојба кои се во интеракција меѓусебно се засноваат на пропуштена бременост. Како да се разбере дека настанала смртта на ембрионот или фетусот?
Главни симптоми на пропуштен абортус
Особеноста на неуспешната бременост се манифестира во исчезнувањето на субјективните и објективните знаци на второто.
Како да се утврди пропуштениот абортус?
Престанок на гадење, зголемена салвазација, повраќање и аверзија кон различни мириси кои се појавија во првите 12 недели од периодот на гестација, се карактеристични субјективни чувства за време на замрзнатата бременост.
Доцнењето на мртвиот фетус во матката повеќе од 2-6 недели кај некои жени (околу 10%) се манифестира со општа слабост, вртоглавица, треска и треска. Повремено, болки со грчеви може да се појават во долниот дел на стомакот, болка во лумбалниот регион. По 2-6 недели по смртта на фетусот, периодично се појавува крваво следење од гениталниот тракт, можеби и матката крварење, особено во подоцнежните фази на бременоста.
Признаваат дека појавата на патологија може да биде и промени во млечните жлезди. Три дена - 1 недела по смртта на фетусот, млечните жлезди се намалуваат, нивната болка се намалува, прегратката се запира и омекнуваат, а наместо да излачуваат колострум, може да се појави млеко. По 25-неделниот гестациски период, феталната смрт може да биде придружена со ангоргија и ослободување на големи количини на колострум.
Исто така можете да ја одредите замрзнатата бременост дома со мерење на базалната температура, која во раните фази останува во рамките на 37,2-37,3 ° и погоре. Базалната температура за време на пропуштениот абортус брзо се враќа во нормала.
Какви тестови треба да помине за да се утврди бременоста која не се развива?
Крвниот тест за hCG е од некоја важност кога бременоста е пропуштена. Човечкиот хорионски гонадотропин е специфичен хормон кој се синтетизира од трофобласт веќе 24 часа по имплантацијата на оплоденото јајце. Во нормални услови, нивото на hCG станува максимално за 6-10 недели од бременоста, по што постепено се намалува.
Ако развојот на ембрионот или фетусот застане, неговиот индекс се намалува од 3 до 9 пати. Тоа значи дека станува под нормата што одговара на периодот на гестација, во 6-12 недели, 8,6 пати, на 13-26 недели - 3,3 пати, на 28-30 недели - на 2, 7 пати. Сепак, дијагностичката вредност на анализата за hCG е ниска. Незначително се зголемува при повторените анализи.
Определувањето на зголемување на содржината на hCG во урината е основно за брзо тестирање дома.
Дали тестот за бременост е позитивен или негативен?
Брзиот тест не ја покажува концентрацијата, туку само зголемувањето на концентрацијата на хормонот во урината. Со рано прекинување на ембрионалниот развој, брза анализа станува негативна после 2-3 дена, но во подоцнежните периоди хорионскиот гонадотропин е отстранет од крвта бавно и тестот може да остане позитивен долго (дури и до еден месец).
Понекогаш се прават други тестови - за алфа-фетопротеин, чија концентрација се зголемува од 1,5 до 4 пати од 3 до 4 ден по смртта на фетусот, и за трофобластичниот бета 1-гликопротеин. Концентрацијата на последниот во крвта на жената веднаш по смртта на јајцето се намалува, а кога се одложува во матката за 3 недели, се намалува 4-8 пати.
Дали може да има токсикоза за време на пропуштениот абортус?
Гестоза (токсикоза) е синдром на неуспех на повеќе органи кои се развиваат за време на гестацискиот период. Таа е предизвикана од несовпаѓање помеѓу способностите на мајчиното тело и адекватноста на потребите што произлегуваат од развојот на фетусот.
Развојот на раната и доцната гестоза е можен само за време на бременоста. Ако веќе постои, тогаш со смртта на фетусот, односно со престанок на бременоста, исто така исчезнува и причината за гестозата, симптомите кои постепено се намалуваат и исчезнуваат.
Сепак, сите овие знаци не се доволно сигурни. Убедливи знаци на пропуштен абортус се прекин на феталните движења или нивното отсуство во рамките на очекуваните временски рамки, како и податоци од физички и инструментални студии.
Физички испитувања кои се од релативно значење за дијагнозата вклучуваат вагинални испитувања, кои се забележани за време на фетална смрт во период помал од 12 и до 20 недели:
- намалување на сериозноста на цијанозата на мукозната мембрана 4-5 недели по прекинувањето на развојот на плодот со гестациска возраст од 16 недели и по 4-8 недели со подоцнежни периоди,
- откривање на цервикалниот канал до 1-1,5 cm кај жени кои не родиле и до 3 cm и повеќе кај жени кои се породиле,
- дебел исцедок од цервикалниот канал во форма на кафеава боја на слуз.
Поубедливо е прекинувањето на зголемувањето на матката или заостанувањето од нејзината големина од очекуваното време на бременост. Ова е забележано во раните фази поради ресорпцијата на јајцето и долгорочно поради апсорпција на амнионската течност во крвта на мајката и намалување на големината на фетусот како резултат на нејзината мацерација.
Најинформираниот дијагностички метод, кој овозможува дијагностицирање на патологијата дури и пред појавата на субјективни сензации на жената, е трансвагинален ултразвук, кој е информативен од 18 дена по зачнувањето, особено во комбинација со крвни тестови за нивоата на крвта на hCG.
Која е опасноста од доцната дијагноза на патологијата?

Последиците од пропуштениот абортус може да бидат тешки, особено во случаи на долг (од 2-4 недели или повеќе) престој на мртов ембрион во матката. Можно е развој на инфекција и септичка состојба, коагулопатски нарушувања (ДИК) и крварење итн. Тие не се само негативен фактор во прогнозата за иднината на репродуктивната функција на жената, за здравјето на нејзиното потомство и за зачувување на семејството.
Компликациите се закана за здравјето на самата жена и сериозна опасност за нејзиниот живот. Тежината и зачестеноста на компликациите и нивните последици се зголемуваат со зголемување на времетраењето на бременоста и времетраењето на престојот во матката на мртва јајница, фетус или фетус.
Третман по пропуштен абортус
Дијагнозата бара итна подготовка на жената и активен третман на опасна по живот состојба. Значењето на третманот е внимателно да се прекине бременоста која не се развива, со евакуација на починатиот јајцевод и во спроведување на антиинфламаторна терапија со цел да се елиминира истовремениот ендометритис.
За овие цели, се користи инструментална дилатација на цервиксот и вакуумската аспирација, или вакуумско чистење на матката, со пропуштена бременост за периоди до 12 недели. Исто така е можно да се подготви грлото на матката со хидрофилен дилататор или со помош на синтетички аналози на простагландини со последователна вакуумска аспирација. Последново се препорачува и во случаи кога се користи традиционалниот инструментален хируршки метод на киретажа на ѕидовите и дното на матката (киретажа) и евакуација на остатоците од зачнувањето. Сепак, рутинската киретажна киретажа за време на пропуштениот абортус доведува до структурна и функционална инфериорност на ендометриумот во зоната на имплантација.
Најдобар начин да се ослободи матката до 6 недели од гестацискиот период (во одредени региони на Русија - до 9 недели, во странство - до 12 недели) е медицински абортус. За овие цели, различни шеми на орална и вагинална администрација на синтетичкиот стероиден антипрогестаген лек Mifepristone и синтетичкиот простагландин аналог "Е1"Мизопростол. Овој метод е ефикасен во повеќе од 80%, но може да се користи во отсуство на знаци на инфекција, повреда на згрутчување на крвта, тешка анемија, оштетување на црниот дроб или бубрезите.
По примена на кој било метод, неопходно е да се спроведе хистероскопија или ехографско испитување. Прекинувањето во доцните периоди (во вториот триместар - од 13 до 22 недели) се врши главно преку еден од методите кои го стимулираат раѓањето:
- Интраамниален (во шуплината на феталниот мочен меур) или екстрамниотска администрација на хипертоничен (20%) раствор на натриум хлорид или (во случај на контраиндикации за неговата употреба - артериска хипертензија, ренална патологија) гликоза преку грлото на матката (транскервален пристап) или со употреба на игла инсертирана преку предната абдоминален ѕид (трансабдоминален пристап).Интраманијалниот метод е најоптимален и ефективен.
- Изолирана администрација во соодветни дози на антипрогестоген (Мифепристон) внатре или (ако нема ефект) простагландин (Мизопростол) или воведување на последниот во вагината со повторени дози на лекот внатре или комбинација на Мифепристон со Мизопростол.
- Интра-или екстрамниотска администрација на Динопрост што припаѓа на простагландини "2-алфа "и имаат изразен стимулирачки ефект врз миометриумот.
- По проширувањето на цервикалниот канал, преклопот се поставува на презентирачкиот оддел на феталниот мочен меур (откако ќе се отвори) со помош на специјални форцепси. Овој метод се користи во случај на контраиндикации за претходни методи или во отсуство на ефектот на нивната употреба.
Начелата на понатамошен третман се следните:
- комбинирани хормонски контрацептиви или прогестеронски лекови со цел да се обнови структурата, секреторната функција и ендометријалната рецептивна активност,
- антибиотици со широк спектар и антибактериски агенси (заштитени полусинтетички пеницилини, цефалоспорини, макролиди, деривати на имидазол), но само ако се детектира предизвикувачки фактор на хроничен ендометритис или егзацербација,
- антиинфламаторна терапија, вклучувајќи нестероидни анти-инфламаторни лекови,
- лекови кои придонесуваат за корекција на имунолошката состојба на телото,
- средства за корекција на вагиналната микробиоценоза,
- лекови и физиотераписки техники кои помагаат во обновувањето на микроциркулацијата, нормализирање на регенерацијата на ткивата, метаболички процеси во нив и локален имунитет.
Кога може да забремените по пропуштената бременост?
Мандатот на неговата резолуција се смета за првиот ден од новиот менструален циклус. По нејзината менструација се обновува во соодветен период, но понекогаш тие може да се појават за 1,5 месеци. Сепак, следната планирање на бременоста мора да се препорача не порано од половина година.

Ова е минималниот период во кој, кога се спроведува соодветен третман, обновувањето се случува по овие промени и нарушувања (хормонални промени и психолошки нарушувања, ендометритис, итн.) Кои настанале како резултат на патолошка состојба.
За да се заштити, препорачливо е да се земат комбинирани орални контрацептиви ("Регулон"), како и нивната комбинација со активната форма на фолна киселина - калциум левофолатом ("Yarin Plus" и "Jess Plus"). Овие лекови, покрај контрацептивниот ефект, имаат и други позитивни својства во однос на рехабилитација на ендометријалниот слој на матката по решавањето на бременоста која не се развива:
- го намалуваат ризикот од развивање инфективни воспалителни процеси кај внатрешните генитални органи со зголемување на вискозноста на слузот на цервикалниот канал, намалување на дијаметарот и зголемување на должината на грлото на матката, намалување на загубата на крв за време на менструацијата, елиминирање на несоодветноста на контракциите на миометриумот и фалопиевите цевки,
- придонесуваат за поинтензивен развој на фактори (имуноглобулини "А" и "Г") на локален имунитет, со што значително се намалуваат ризиците од развој на асептично воспаление,
- Самата превенција на бременоста му овозможува на телото време за обновување на пластични и енергетски извори.
Отсуството на концепција во рок од шест месеци, дава можност на телото на мајката во смисла на полноправна подготовка за поуспешно спроведување на следниот обид за мајчинство.
Превенција
За да се спречи пропуштен абортус, исклучувањето, ако е можно, од горенаведените фактори на ризик, третманот на гинеколошки инфективни болести и воспалителните процеси, реконструкцијата на еубиозата на вагиналната средина, хормоналната корекција, како и корекцијата на имуната состојба на телото и хроничната екстрагенитална соматска патологија.
Со цел да се поправи односот на половите хормони во нивната нерамнотежа во насока на недостаток на прогестерон, се препорачуваат жени со вообичаено спонтан абортус и планирање на вториот Дупхастон, кој има гестагенски ефект. Неговата активна состојка е дидрогестерон.
Со навремена рехабилитација, можно е да се спречи последниот спонтан абортус кај 67% од жените, во спротивно оваа бројка е само не повеќе од 18%.
Сите жени кои имале барем еден пропуштен абортус, треба да бидат опсежно испитувани, по можност со вклучување и медицински генетско советување, особено со повторен абортус, третман и соодветна последователна подготовка за преградите за планираната бременост.
Причини за замрзната бременост
Значи, зошто бременоста престанува? Причините за овој феномен многу. Според механизмот што го започнува патолошкиот процес, тие се конвенционално поделени во неколку големи групи:
1. Инфективно-воспалителен процес. Доминираат следните вируси: рубеола, токсоплазмоза, херпес вирус и цитомегаловирус. Гениталните инфекции не го губат своето значење (гонококи, кламидија, итн.). Понекогаш баналната вирусна инфекција (ладно) го провоцира неуспехот на бременоста, бидејќи секој вирус може да навлезе во ќелијата и да го оштети неговото јадро, што доведува до дисфункција или смрт.
2. Најнеповолна е инфекцијата по почетокот на бременоста (примарна) во отсуство на имунитет на инфекцијата во телото.
Во раните фази на инфекцијата доведува до смрт на ембрионот, а кон крајот - до развојот на неговите аномалии. Инфекцијата ја напаѓа бременоста од неколку страни:
- оштетување на комуникацијата на матката ѕидот со ембрионот / фетусот, и на крајот се развиваат трофични нарушувања,
- директно влијаат на организмот во развој,
- го стимулира секрецијата на простагландините, кои дејствуваат токсично на ембрионот или ја нарушуваат нормалната микроциркулација на местото на нејзиното приклучување кон ендометриумот.
3. Хромозомски абнормалности и генетски нарушувања. Оплоденото јајце содржи хромозоми што нејзините родители ја дадоа. Нивниот број е строго регулиран - по 23 од нив. Ако екстра хромозомот или оштетениот ген е наследен од ембрионот, нејзиниот понатамошен развој се појави погрешно - се појавуваат повеќе дефекти кои се некомпатибилни со животот. Во таква ситуација, прекинувањето на понатамошниот развој на бременоста е природен заштитен механизам кој ви овозможува да "изберете" само полноправни, способни да преживеат, ембриони.
Причините за хромозомски абнормалности се често:
- неправилна поделба на клетките, кога машките (Y) и женските (х) хромозоми во јајцето и спермата не се одвоени,
- неуспех на механизмот за оплодување, на пример, за време на спојувањето на јајцето со две машки клетки (диспермија),
- прекршување на поделбата (митоза) на добро формирана јајца, кога хромозомите двојно, и цитоплазмата на клетката не.
Колку е помал периодот во кој бременоста е замрзната, толку е поголема фреквенцијата на хромозомски абнормалности (до 95%).
Сепак, генетската абнормалност може да се појави по почетокот на нормалниот ембрионски развој, со учество на негативните ефекти од лекови, зрачење, алкохол и други несакани фактори.
Во семејства со наследни болести (на пример, генот за хемофилија), фетусот добива генетски абнормалности од родителите.
4. Хормонална дисфункција. По полноправна овулација, структурните и функционалните промени се појавуваат во ткивата на јајниците за да се зачува потенцијалната бременост. На местото на фоликулот од кој излегло јајцето, се формира жолто тело. Служи како привремено хормонска жлезда. Ако се појави бременост, корпусот лутеум го лачи прогестеронот за да го спречи неговото прекинување. Подоцна, корпусот лутеум го пренесува хормонот на плацентата. Дефицитот на прогестерон е секогаш загрозен од развојот на бременоста.
Дисфункцијата на тироидната жлезда и вишокот андрогени, исто така, негативно влијаат врз развојот на ембрионот.
5. Автоимуна патологија.
Сите автоимуни процеси продолжуваат во едно сценарио - производство на антитела за борба против нивните сопствени клетки, кои се перцепираат како странски (антигени). Мајчините антитела ги напаѓаат клетките на ембрионот, а бременоста престанува.
6. Патологија на спермата (тератозооспермија). Абнормалната структура на машките герминативни клетки не подразбира правилен процес на оплодување.
7. Неуспехот на ендометриумот на позадината на повтореното стружење (абортус) или хронично воспаление. Оштетен ендометриум не може да го задржи ембрионот долго време, па бременоста е прекината.
8. Индиректни фактори. Клучот за успешен курс и завршување на бременоста е доброто здравје на мајката, која е утврдена од природата на исхраната, точниот животен ритам, состојбата на нервниот систем и нејзиниот личен став кон нејзиното здравје.
Понекогаш пропуштениот абортус се дијагностицира по ин витро оплодување (ИВФ). Сепак, "виновникот" почесто не е самата постапка, туку само причините што не ѝ дозволиле на жената да забремени на вообичаен начин.
Првите знаци на пропуштен абортус
Првиот сигнал дека ембрионот / фетусот престана да се развива е исчезнувањето на сите симптоми својствени на бременоста. Листата на такви симптоми зависи од периодот на бременост.
"Почувствувајте" го пропуштиле абортусот, или поточно вродените симптоми, без дополнителни дијагностички мерки, бремена жена не може да биде сигурна. Исклучок е ситуацијата кога подоцна, кога фетусот е добро почувствуван, а бремената жена сфаќа дека тие престанале целосно. Сите други субјективни сензации не се специфични, бидејќи тие можат да бидат предизвикани од други патологии. Затоа лабораториските индикатори и ултразвукот се од огромно значење.
Понекогаш, ако телото се обиде самиот да го реши проблемот и да ја ослободи мајката од мртов ембрион, крварењето се случува кога знаците за бременост исчезнуваат. Повеќето пропуштени абортуси завршуваат на овој начин - тип на спонтан абортус.
Како што веќе спомнавме, природата секогаш се обидува да зачува само здрави ембриони за жената, така што не се развива секое оплодено јајце. Неправилната концепција во повеќето случаи завршува со рано спонтан прекин, па затоа, меѓу сите епизоди на спонтан абортус, бременоста која не развива во развој (45-88%). Често, ако бременоста прекине доволно рано, оваа ситуација изгледа како друга менструација, која дојде со мало задоцнување.
Дијагноза на замрзната бременост
Списокот на дијагностички мерки за бремената бременост е мал, и речиси е ист за раните и задоцнетите услови за појава на патологија.
Дијагностичкото пребарување вклучува:
1. Проучување на жалби кои можат да содржат знаци кои укажуваат на смрт на ембрионот / фетусот: ненадејно исчезнување на симптомите поврзани со бременоста, нема движење на фетусот, крвава вагинална исцедок и карактеристична болка.
2. Гинеколошки преглед. Таа е најрелевантна во првиот триместар, кога бременоста е сеуште мала, а матката повеќе не расте според периодот на гестација. Матката е палпирана при секоја посета на бремената жена и во споредба со очекуваниот период. Ако гестациската возраст е прецизно тешка за пресметување, дури и ако има грешка во пресметките, матката сè уште мора да се зголеми.
Ако фетусот умира за период подолг од 14 недели, кога се гледа во огледалата, темно кафеава слуз која влегува во вагиналната празнина од цервикалниот канал е добро визуелизирана.
Во подоцнежните периоди, големината на бремената матка се мери со надворешни методи, односно со висина на дното. Тоа се определува со поставување на работ на дланката на стомакот на местото каде што станува тешко од мекото.Користејќи лента се мери растојанието од средината на срамната коска до местото каде што дланката запре. Добиените резултати се споредуваат со општо прифатените параметри на нормата.
Овој симптом не е патогномоничен, но во комбинација со други, има важна вредност.
3. Хормонални студии. Нивото на човечки хорионски гонадотропин по смртта на ембрионот не паѓа веднаш, но ако се мери во динамика, може да се види дека количината на хормонот или не се менува или не се намалува.
За дијагноза на бледнеење на бременоста, неопходно е да се земат предвид само квантитативни тестови за присуство на гонадотропин во крвта, бидејќи за разлика од брзите тестови (hCG во урината), тие го одредуваат не само присуството на хормонот, туку и неговата концентрација. Токму поради тоа, hCG, по смртта на ембрионот, останува во телото неколку недели, бескорисно е да се спроведуваат тестови за бременост независно - резултатот ќе биде позитивен ако ембрионот е мртов.
4. Мерење на динамиката на базалната температура. Индиректна техника, наменета само за оние кои го користеле надвор од бременоста, и знае за индивидуалната природа на промените во базалната температура.
Мерењата се вршат по постојано будење. Како по правило, бременоста ја зголемува базалната температура (над 37 ° C), а по смртта на ембрионот се намалува.
5. Скенирањето на ултразвукот се смета за најефикасен и сигурен метод за дијагностицирање на пропуштената бременост. Го детектира исчезнувањето на бременоста долго пред појавата на светла клиника.
Постојат два ехографски типови пропуштени абортуси:
- Амбрионски тип I: во матката не постои ембрион, визуелно е празна оплодена јајца, не поголема од 2,5 cm во дијаметар, матката не одговара на (помалку од) очекуваниот период.
- Анемија на тип II: во матката не постои ембрион, но неговите одделни делови се наоѓаат, почесто - фрагмент на 'рбетот, не се изразуваат таблата на феталните мембрани (хорион). За разлика од претходниот, првиот тип, со оваа варијанта на анемибрионска матка продолжува да се зголемува со пропишаната брзина.
Во подоцнежните периоди (вториот и третиот триместар) феталната смрт, студијата за ултразвук се утврдува без одлагање - веднаш по неговата смрт, кога се јасно дефинирани изразените отстапувања во структурата на феталниот скелет и во структурата на коските.
Модерната ултразвучна опрема е во можност да ја регистрира срцевата активност на ембрионот / фетусот. Ако студијата не е евидентирана, се сомнева дека интраутерината смрт. Сепак, треба да се забележи дека понекогаш, кога се испитува со несоодветна опрема, отчукувањето на срцето на здрав ембрион / фетус останува "незабележано", па затоа добиените резултати секогаш се споредуваат со други симптоми или се повторуваат уште еднаш.
6. Кога бременоста завршува, концентрацијата на плаценталните хормони, особено прогестеронот, секогаш се намалува. Ако резултатите од неколку тестови покажуваат стабилен пад во "главниот" хормон, треба да размислите за прекината бременост.
Третман на пропуштен абортус
За да се излечи пропуштен абортус може да се користи само еден метод - да се отстрани од матката празнина. Други методи на терапија не постојат. На многу начини, тактиката на третман се определува со периодот на гестација и специфичната состојба, но бремената жена е секогаш хоспитализирана.
Спротивно на популарното заблуда, бременоста која не се развива, не е секогаш инструментална. Покрај тоа, во некои од најповолните ситуации, тактиката за чекање и гледање е можна, кога за краток временски период е можно да се дозволи природата да се ослободи од содржината на матката.
Сите расположливи третмани се класифицираат како:
1. Немешање од надвор под постојан динамичен набљудување, или тактика на чекање.Фетусот и мајчиниот организам формираат еден функционален хормонален систем дизајниран да ја зачува бременоста и да го контролира својот развој. Тие функционираат исклучиво заедно, а резултатот од оваа "соработка" е лачење на прогестерон, кој е одговорен за одржување на бременоста. Ако оваа важна врска е скршена, како што се случува кога постои закана од предвремено завршување на бременоста (спонтан абортус), во зоната на прицврстување на плацентата се јавува реструктуирање на ендометриумот, па затоа ембрионот не се држи добро на местото на приврзаност. Замрзнатиот спонтан абортус се разликува од обичниот спонтан абортус затоа што ембрионот го нарушува прогестеронскиот метаболизам, а тоа, пак, го поттикнува суспензијата на понатамошниот развој на бременоста.
Кога бременоста ќе престане, нивото на плацентарни хормони паѓа, па може да се случи спонтан абортус. Тактиката на чекање се заснова на оваа функција. За жал, се користи ретко. Имобилизацијата на раната бременост честопати не се манифестира клинички подолго време, и кога жената се доближува до лекар, пропаднатиот ембрион предизвикува опасни компликации (воспаление, интоксикација, крварење и слично) кои бараат итни мерки.
2. Медицински методи.
Со краток период (обично до 8 недели), е дозволена техника слична на конвенционалниот медицински абортус. Таблетите се користат за да се потисне секрецијата на прогестерон (Mifepristone), а потоа простагландин Е 1 аналози (Мизопростол) се вагинално инјектирани, а по неколку часа, пропадна бременоста е протерана.
Оваа техника понекогаш се користи во вториот триместар, доколку клиничката состојба дозволува.
Во подоцнежните периоди, прекинот на пропуштената бременост не се разликува од перформансите од тоа во случај на нормална бременост (доцен абортус). Многу ефикасен и најмалку трауматски метод за празнење на матката за време на доцната фетална смрт се смета за воведување на лекови кои започнуваат со "испорака" интраамнално (во матката). Стерилни хипертонични раствори (натриум хлорид и гликоза) се инјектираат така што тие се помеѓу матката и мембраните на мембраните (амнион). Постепено инјектираната течност ја отстранува феталната мембрана од матката ѕидот, која како одговор почнува да склучи рефлекс, имитирајќи го вообичаениот генерички процес. Понекогаш е прелиминарно "подготвено" за импровизирана работа, со лекови и грлото на матката, така што нејзините ткива стануваат меки и еластични.
Хируршкото "чистење" по пропуштен абортус, елиминирано со опишаните техники, не е потребно, сепак, ако има компликации (на пример, ако еден фрагмент од яичното јајце или мембрана е задржан во матката), може да се користи.
3. Хируршки методи.
Со бременост која не се развива во период од 14 до 16 недели, истовремено се елиминира мртвото оплодено јајце, како што е направено со конвенционален оперативен абортус - со киретажа (киретажа) или вакуумска аспирација. Без оглед на избраниот метод, се врши задолжителна хистероскопска контрола за да се обезбеди целосно отстранување на патолошкото ткиво од матката празнина. Исто така, хистоскопијата е неопходна за најточна дијагноза на локализацијата на ембрионот, а по процедурата, таа ви овозможува да ја третирате целата матка празнина со антисептички агенси.
Откако не-одржливиот ембрион / фетус се отстранува на било кој прифатлив начин, терапевтските мерки продолжуваат. Доколку е потребно, се воведуваат лекови за да им се помогне на матката мускулите да ја вратат матката во првобитната состојба. Неопходно е да се спроведе целосна превенција на воспалителниот процес или да се лечи постоечкиот.
Дури и во отсуство на негативни ефекти по процедурата (по една / две недели), се врши ултразвучно тестирање, обично се изведува двапати.Потребно е за дијагностицирање на процесите на ендометријална регенерација, исто така, неопходно е да се осигура дека матката празнина е целосно чиста од не-одржливи ткива.
За жал, се уште има ситуации каде што не сакаат да користат традиционални методи, жените со рани абортуси прибегнуваат кон услугите на традиционалната медицина. Без сомнение, постојат билни препарати кои можат да ги стимулираат контракции на утерусните мускули со цел да го "исфрлат" мртвиот фетус. Меѓутоа, ако одлучите да направите таков несериозен чекор, треба да бидете свесни за следните последици:
- традиционалната медицина има очекуван ефект многу ретко,
- изгледаното крварење воопшто не значи дека мртвиот ембрион ја напушти матката, понекогаш таквите празнења се појавуваат само со плацентарна абрупција,
- кога ембрионот умира, се урива, и само фрагменти од него можат да излезат,
- таквите дејства можат да предизвикаат сериозно крварење и сите негови негативни ефекти,
- Пропуштениот абортус е "опкружен" од воспалителниот процес, кој треба само да се управува со лекови по евакуација на мртвиот ембрион,
- Пропуштениот абортус секогаш има сериозна причина, мора да се најде и да се елиминира со цел да се избегне повторување на негативното сценарио, и ова е само специјалистичка можност.
Последиците од пропуштениот абортус
Бидејќи отстранувањето на пропуштениот абортус со техниката на извршување е во многу аспекти слично на постапката за прекинување на несакана "здрава" бременост, негативните последици за нив се делумно исти.
Најверојатните компликации се:
- Инфекција. Продолжениот престој на мртви ткива во матката празнина неизбежно предизвикува асептично воспаление. Во почетокот, не го загрозува пациентот, но во отсуство на соодветен третман, инфекцијата (секундарна инфекција) се приклучува на постоечкиот воспалителен процес. Токсините и бактериите "го отружуваат" женското тело, а тоа е полн со сепса и ДИК, и двата состојби се опасни по живот.
Локален воспалителен процес со последователна инфекција може да се активира со самата постапка на киретажа.
- Губење на делови од починатиот јајце по неговото отстранување. Се додека "туѓото" ткиво, дури и неговиот најмал фрагмент, останува во матката празнина, матката не може да се справи, па затоа крварењето не може да престане.
- Механичко оштетување на утерусниот ѕид.
- Неплодност. Веројатноста за таква компликација по отстранувањето на замрзната бременост е споредлива со абортусот. Ризикот од неплодност на матката, по правило, е поголем во категоријата на жени со хронични воспалителни процеси во матката, како и кај оние кои постојано ја поминале постапката на киретажа.
Ако ембрионот е внимателно отстранет и следните превентивни мерки се земаат во целост, последиците за репродуктивното здравје се намалуваат на нула. До 90% од жените кои имале рана замрзнато бременост подоцна можат да забременат и да носат деца без сериозни проблеми.
Постои слаба прогностичка ситуација кога бременоста постојано застанува. Оваа ситуација бара сериозни хормонални, имунолошки или генетски причини, често скриени.
Третман на спонтан абортус
Ако се сомневате дека пропуштен абортус, жената треба итно да биде хоспитализирана.
По спроведувањето на истражувањето (hCG, ултразвук во раните фази и АКЕ во вториот триместар, коагулограм), ембрионот е внимателно евакуиран.
Можна е варијанта со бремена тактика, кога ембрионот е мртов помалку од 2 недели (ако тоа се случи во почетокот на бременоста) и нема знаци на абортус кој започна и инфекција на матката. Во такви случаи, нивото на hCG во телото на жената брзо паѓа, се јавуваат контракции на матката и оплодената јајца се истуркува.Сепак, најчесто се прибегнуваат кон употребата на хируршкиот метод, имено, мембраните со јајце се добиваат или се подложуваат на вакуумска аспирација.
Исто така е можно да се користи медицински абортус (за периоди до 7 недели) преку пропишување на блокатор на прогестерон, Мифегин.

По хируршко или друго ослободување на матката празнина од ембрионот, хистероскопијата се изведува без прекин. Во постоперативниот период се потребни антибиотици за да се спречи развојот на хорианамионитис и ендометритис.
Во случај на фетална смрт после 14-16 недели, неговата евакуација се изведува со транскервична администрација (амниоцентеза) на хипертоничен раствор на натриум хлорид или простагландини или со интравенска администрација на раствор на простагландини.
""


