
Рак на грлото на матката е една од најчестите малигни неоплазми кај жените, предизвикувајќи повеќе од половина милион нови случаи на болеста секоја година во целиот свет. Во Русија, вакви случаи, според статистичките податоци, околу 14-16 на 100.000 жители. За жал, честопати туморот е откриен во подоцнежните фази, кога шансите за опоравување се мали. Додека во арсеналот на модерната медицина постојат сите средства не само да се дијагностицира рак на матката во времето, туку и да се справи со болеста.
Што е рак на грлото на матката? Короленкова Л.И .: Рак на матката е болест на женскиот генитален тракт, кој се карактеризира со појава на малигнен тумор на грлото на матката (делот што лежи помеѓу вагината и телото на матката). Рак на матката, за жал, доста чест рак кај младите жени на возраст од 15 до 39 години. Треба да се напомене дека создавањето на рак на грлото на матката е долг процес кој напредува со текот на времето. Ова ви овозможува да ја дијагностицирате болеста во раните фази, пред инвазивниот рак на матката, во кој променетите клетки растат длабоко во цервикалното ткиво, па дури и во соседните органи. Како по правило, ова е предвидено во рок од 8-10 години од развојот на преканцерозни состојби - цервикални интраепителни неоплазии (CIN), кои не влијаат врз благосостојбата и судбината на жената. Ако ги замислиме градациите на формирање на тумор, тогаш прво постојат преканцерозни бели дробови и умерени интра-епителни лезии (CIN I и II), а сега третиот степен (CIN III) е нула форма на рак на грлото на матката. Ако не се лекува, процесот за неколку години се крева преку наборите на цервикалниот канал и длабоко во грлото на матката, фаќајќи се повеќе и повеќе нови области. Зголемувањето на големината, туморот може да р'мери од матката во соседните органи (мочен меур, ректум), како и метастазирање преку лимфата и крвта ("скрининг" на рак во лимфните јазли и други органи). Третманот во овие случаи е многу потежок и неефикасен.
И што е главната причина за рак на грлото на матката? Короленкова Л.И .: Денес е познато дека инфекцијата на хуманиот папилома вирус (ХПВ) со висок онкоген ризик придонесува за развој на рак на матката. Како по правило, ова се 16 или 18 типови кои се најчести. На нивната "совест" повеќе од 70% од сите случаи на рак на грлото на матката. Но, тоа не значи дека ако се открие инфекција, тогаш жената дефинитивно ќе се разболи. Ракот на грлото на матката може да се развие само во единици против позадината на перзистентна вирусна инфекција, односно ако вирусот се редефинира повеќе од 2-3 години по првичната детекција. Поголемиот дел од случаите на ХПВ инфекција (околу 90%) завршуваат со само-заздравување поради заштитните функции на телото. Со упорност, само 10% развиваат CIN со различен степен, од кои повеќето повреди на светлина спонтано се враќаат. Папиломавирусната инфекција, која често предизвикува рак на матката кај жените, е сексуално пренослива во процесот на директен контакт на мукозните гениталии. Во крвта на овој вирус не се случи. Во машкото тело, вирусот не може да предизвика никакви болести, па дури и кондилома, но остане со години и ги инфицира здравите жени.
Со цел да ги отфрли сомневањата и да се увери во сопственото здравје за ракот на матката, поодлучно е за жената да го помине таканаречениот денген тест. Digen (Daigen) -test е квантитативна анализа за 13 видови на високо-ризични ХПВ. И покрај присуството на траги од вирусот во грлото на матката, тоа е позитивно само кај клинички значајни концентрации на вирусот.Користејќи го тестот, прво може да ги исклучите пациентите кои самите ја имале инфекцијата без да предизвикаат сериозна неоплазија (имаат негативен тест), а второ, да ја проценат ефективноста на третманот со промена на вирусното оптоварување (количината на вирусот во ткивата на грлото на матката). Кај женски пациенти со преинвазивен и микроинвазивен рак на грлото на матката, дневниот тест е секогаш позитивен и има значително вирусно оптоварување. Ако операцијата за отстранување на рак на матката е успешна, тестот ќе биде негативен.
Кои се главните симптоми на рак на матката? Короленкова Л.И .: Зајадливоста на болеста е тоа што ракот на грлото на матката е асимптоматски и веќе долго време практично не се манифестира, не се открива кога се гледа во огледала или изгледа како обична "псевдоерозија". Преканцерозниот период може да трае до 10 години пред процесот да влезе во инвазивната (канцерозна) фаза. Во почетната фаза, болеста може да се открие само со абнормални резултати на тест, позитивен тест за ХПВ (хуман папиломавирус) или колпоскопија. Сепак, мора да се биде претпазлив ако се појави крвав исцедок или леукореја со мала примеса на крв од вагината за време на сексуалниот контакт. Растечкиот тумор може да го притисне нервниот плексус на карлицата и да предизвика болка во сакрумот, долниот дел на грбот и долниот дел на стомакот, како и во грбот и нозете. Натамошно зголемување на туморот е придружено со нејзиното распаѓање со појава на богата течност бела со непријатен мирис.
Излезе дека во раните фази е можно да се открие рак на матката само случајно? Короленкова Л.И .: Во многу земји постои организиран државен скрининг кој овозможува откривање на болеста на фазата на CIN. За оваа цел се користи цитологија, често комбинирана со HPV тестирање. Студиите се спроведуваат во голем број и опфаќаат апсолутно мнозинство жени од 20 до 65 години: до 50 години - на секои 3 години, по 50 години - на секои 5 години. Симултано тестирање за ХПВ може да ја зголеми шансата за откривање на болест.
Испитување на грлото на матката и слузницата во огледалата. 2 Добивање на цитолошко испитување со размачкана маска за пребарување на абнормални и канцерогени клетки под микроскоп. Еден од заедничките тестови е Papanicolaou или PAP тест. Важно е дека тестот не е застапен само со слуз, туку содржи епителни клетки, така што материјалот мора да се земе со посебни четки. Денес, постои нова технологија на цитолошко истражување - течност, кога неколку испитувања може да се добијат од еден "стругање" одеднаш за дополнителни истражувања на ХПВ и тумор маркери во нив. 3 Колпоскопија (едноставна) - испитување на мукозната мембрана на вагината и грлото на матката со помош на оптички уред. Со проширената верзија на студијата, вагиналниот дел од грлото на матката се третира со 3% раствор на оцетна киселина, што предизвикува едем на абнормалниот епител (станува стаклесто бело). Она што е важно е стапката на отекување и времетраењето. Колку повеќе време поминува по изложување на оцетна киселина, толку е поголема штетата. 4 Ограничена биопсија се користи помалку и помалку често - хистолошко испитување на мала област која не секогаш правилно го отсликува степенот на оштетената повреда. Низ целиот свет, екслузијата на електрохурхиска јамка на целата зона каде се развива туморот или конзијата се повеќе се изведува како најкомплетна дијагностичка и терапевтска мерка со проучување на целиот абнормален епител. Често, неопластичниот процес се наоѓа во посакуваната бременост, кога бремената мајка доаѓа во антенаталната клиника за да се регистрира.
Причини за рак на грлото на матката и нивните видови
Модерната наука сигурно докажа дека ракот на грлото на матката е предизвикан од присуството на хуман папиломавирус во телото на жената.Се разбира, ова не значи дека апсолутно секоја жена која е болна со ХПВ мора да се соочи со рак на грлото на матката. Како по правило, присуството на хуманите папиломавирусни типови 16, 18 и 31 доведува до развој на онколошки болести.
Патем, токму ова дело го формирало темелот на теоријата дека ракот на грлото на матката може да биде сексуално пренослив. Факт е дека за време на незаштитен сексуален однос, човечкиот папилома вирус може да се пренесе, вклучувајќи го и типот кој може да доведе до развој на рак на грлото на матката. Затоа жените кои се сексуално активни со чести промени на сексуалните партнери се многу поверојатно од другите.
Лекарите - гинеколозите и онколозите денес знаат два типа на рак на грлото на матката. Во повеќето случаи - околу 80% - ракот на малигната неоплазма се развива од сквамозниот епител со кој се поставува грлото на матката. Во преостанатите 20% од сите случаи на рак на грлото на матката, се развива малигната неоплазма од оние клетки кои се одговорни за производство на слуз на грлото на матката. Овој феномен се нарекува цервикален аденокарцином.
Како се развива оваа патологија на грлото на матката?
Ракот на грлото на матката има една карактеристична особина - нејзиниот развој бара претходни болести на грлото на матката, жената со здрав врат никогаш нема да има малигна неоплазма. Патем, најдобар начин да се спречи развојот на рак на грлото на матката денес е да се спречат разни гинеколошки заболувања. Постојат неколку болести на грлото на матката кои најчесто доведуваат до развој на малигни неоплазми:
- Ерозија на грлото на матката. Оваа болест е една од најчестите болести на грлото на матката. За среќа, оваа патологија ретко води кон развој на рак на грлото на матката. Меѓутоа, во случај да не се третира ерозијата, постои одреден ризик.
- Цервикална интраепителна неоплазија. Во скратена форма, оваа болест кај лекарите се нарекува CIN. Лекарите го нарекуваат овој термин како состојба на жена во која има абнормални клетки во грлото на матката кои почнаа да се делат неконтролирано, со резултат дека постои висок ризик дека со текот на времето се трансформираат во малигнен тумор.
Лекарите разликуваат три фази од оваа патологија. Првите две фази можат да се третираат многу успешно - затоа е толку важно да се побара помош од доктор, гинеколог, на време. Ако времето се изгуби, болеста ќе влезе во третата фаза, која во суштина е ништо друго освен почетната фаза на рак на грлото на матката. По завршувањето на трите фази на преканцерозна состојба, малигниот тумор ќе почне да расте длабоко во грлото на матката, постепено зафаќајќи ги сите нови области.
Ако на грлото на матката не се дијагностицира навремено, неоплазмата постојано ќе расте, ртење во соседните органи - најчесто во ректумот и мочниот меур. Но, дури и ова не се сите опасности - клетките на ракот имаат тенденција да навлезат во крвта, а со нејзината струја се шири низ телото. Така, метастазите може да се појават во речиси секој орган, во зависност од тоа каде се земаат клетките на ракот.
Се разбира, целиот процес не се случува за една недела или еден месец - по правило, тоа трае неколку години, иако, се разбира, понекогаш се појавуваат исклучоци. Но, дури и во овие случаи, од почетната фаза до развојот на ракот на грлото на матката се потребни најмалку шест месеци. Затоа редовните превентивни прегледи со гинеколог се најдобриот начин за заштита на вашето здравје.
Оваа мерка ќе помогне да се открие оваа патологија во најраните фази од нејзиниот развој, што значи дека шансите за целосно закрепнување на жената ќе бидат многу, многу високи.На крајот на краиштата, раната дијагноза и навременото лекување се верни сојузници на лекар во борбата против малигните тумори.
Симптоми на грлото на матката
Често, малигната неоплазма на грлото на матката се јавува без никакви надворешни манифестации и симптоми на болеста за многу долго време. Во оваа фаза, можно е да се открие малигни неоплазми случајно, за време на рутински преглед или во случај кога жената отиде кај гинеколог од која било друга причина. Меѓутоа, ако болеста не е дијагностицирана долго време, малигниот тумор продолжува да расте во големината и, според тоа, веќе во голема мера го нарушува нормалното функционирање на репродуктивниот систем и телото на жената како целина. И жената ги има следните цервикални симптоми:
- Крварење од гениталиите
Еден од првите симптоми дека жената има малигна неоплазма на грлото на матката во телото на жената е појавата на крвав исцедок од вагината. И обрнете внимание - не се работи за матрични секрети, туку за т.н. контакт. Крвта се ослободува по сексуален однос, поради повреда на грлото на матката, чии ткива се зафатени од малигнен тумор и се многу чувствителни на најмал допир. Сепак, во некои исклучително ретки случаи, крвавењето од гениталиите на жената може да почне одеднаш, без никакви надворешни влијанија. Сепак, во овој случај, тие речиси никогаш не се претерано изобилни.
- Специфични вагинален исцедок
Покрај крварењето во рак на грлото на матката, може да се појават многу специфични секрети кои имаат транспарентна жолтеникава боја. Главниот дел од оваа екскретирана течност е леукоцитите, кои се произведени од женското тело за борба против малигните клетки. Во праведност треба да се забележи дека мажите веројатно нема да можат да ги разликуваат од нормалниот вагинален исцедок, но на гинеколог ќе им биде лесно да ги препознаат.
- Болка сензации
Во некои случаи, жените кои имаат малигна неоплазма на грлото на матката, забележуваат болка во сакрумот и 'рбетот, во долниот дел на стомакот. Покрај тоа, многу силна болка за време на сексуалниот однос е забележана од речиси сите болни жени. Сепак, самиот синдром на болка не може да биде еден од главните симптоми на рак на грлото на матката, бидејќи тој придружува голем број други болести, понекогаш дури и без гинеколошки профил.
- Оток на вулвата и екстремитетите
Во случај болеста да продолжи да напредува, често жената му се обраќа на докторот за редовниот едем на долните екстремитети и надворешните генитални органи. Овие едеми се јавуваат заради фактот што малигните тумори формираат метастази, кои се наоѓаат во карличните лимфни јазли и големи крвни садови и ги блокираат големите крвни садови на долните екстремитети.
- Формирање на фистула
Како што болеста напредува, фистули често се формираат - дупки меѓу мочниот меур, вагината и ректумот, кои комуницираат едни со други. Оваа патологија понекогаш го нарушува функционирањето на сите органи на малата карлица.
- Одлагање во нормален проток на урина
Во случај метастазијата на малигниот тумор ги притиска уретерите и големите лимфни јазли делумно или целосно да ги затнат бубрезите, што резултира со хидронефроза. Поради оваа патологија, во отсуство на итна медицинска нега, генерално труење на телото со отпадни производи, кои не се отстранети од телото на болна жена, се развива многу брзо.
- Пулмонални инфекции на уринарниот тракт
Покрај уринарното задржување, погоре опишаните компликации често доведуваат до фактот дека болна жена развива тешка бактериска инфекција на уринарниот тракт. Пациентот се појавува во крвта со мешавина на крв и гној. Со оглед на фактот дека во оваа фаза на болеста, имуниот систем на жената речиси е потиснат, во отсуство на непосредна медицинска грижа, ризикот од смрт на жената е многу висок.
- Оток на еден екстремитет
Во некои случаи, на едната страна има оток на долните екстремитети. Се јавува во последните фази на болеста, поради присуството на метастази во лимфните јазли на карлицата, кои ги стискаат големите крвни садови.
Дијагноза на рак на грлото на матката
Како што беше кажано погоре многу пати, ракот на грлото на матката најчесто се дијагностицира или за време на рутински преглед или ако жената се обраќа за помош на гинеколог со поплаки за горенаведените симптоми. За да се дијагностицира рак на грлото на матката, лекарите ги користат следниве дијагностички методи:
- Гинеколошки преглед со помош на огледала
По правило, за прв пат, лекарот го привлекува вниманието на промената во состојбата на мукозната мембрана на матката, која е карактеристична за ракот, при испитувањето на грлото на матката со помош на огледала. Всушност, овој метод на дијагностицирање е најстариот едноставен и безболен, но, исто така, апсолутно е достапен на секој лекар, дури и ако неговата канцеларија не е опремена со дополнителна опрема.
- Папа тест
Друго име што го има овој дијагностички метод е пап тестот. Се состои во проучување под микроскопски тестови земени од две зони - од цервикалниот канал и мукозната мембрана на грлото на матката. Овој тест е многу популарен поради неговата информативност - тој ви овозможува да го идентификувате не само присуството или отсуството на клетките на ракот во грлото на матката, но дури и преканцерозна состојба - цервикална интраепителна неоплазија, која веќе беше спомната погоре.
Овој тест припаѓа на скрининг групата, и затоа треба да се направи за сите жени, без исклучок, без оглед на тоа што предизвика посета на гинекологот. Затоа, во никој случај не треба да одбие да го држите, ако докторот ви го нуди ова. Една жена не чувствува болни, па дури и непријатни чувства при земање тестови.
- Колпоскопија
Во случај кога докторот има сомневања, најверојатно ќе спроведе дополнителен преглед на мукозните мембрани на грлото на матката и вагината со користење на специјален оптички уред - колпоскоп. Овој тип на истражување се нарекува колпоскопија. Во текот на оваа студија, лекарот внимателно ќе ја испита состојбата на мукозната мембрана на грлото на матката, посветувајќи особено внимание на оние области што му се најмногу сомнителни.
- Цервикална биопсија
Последната, завршна фаза на дијагноза на рак на грлото на матката е биопсија. Суштината на оваа студија е да се собере мала количина на цервикално ткиво, кое последователно внимателно се проучува под микроскоп. Оваа студија е спроведена на сите жени, без исклучок, во кои лекарот се сомнева во присуство на рак на грлото на матката.
- Интравенска урографија
Интравенска урографија е пропишана за жени кои страдаат од рак на грлото на матката, со цел да се утврди корисноста на уринарниот систем, а особено на бубрезите. Малигниот тумор на грлото на матката како што растат често ги стиска уретерите во голема мера. Како резултат на оваа компресија, бубрезите може да бидат нарушени.
- Ректоскопија и цистоскопија
Овие типови на студии на ректумот и на мочниот меур се неопходни за понатамошна анализа на состојбата на ректумот и мочниот меур, кои најчесто се зафатени со метастази.
Фази на рак на грлото на матката
Значи, во текот на примарната дијагноза, лекарот утврдил присуство на рак на грлото на матката кај жената.После тоа, со цел да се најде оптимален режим на лекување, лекарот мора точно да ја одреди фазата на развој на рак на грлото на матката. За ова ќе бидат потребни голем број дополнителни студии, како што се рендгенско испитување на градниот кош, ултразвучно испитување на органите лоцирани во абдоминалната празнина и малата карлична празнина. Во некои случаи, компјутерската томографија може да биде неопходна.
Лекарите го класифицираат ракот на грлото на матката на мајката според степенот на развој на болеста според неколку фази:
- Првата фаза на болеста. Во првата фаза на ракот на грлото на матката, малигната неоплазма е локализирана само во грлото на матката на жената. Третманот започнат во оваа фаза на болеста е најефикасен. Овозможува петгодишен праг на преживување кај околу 90% од сите женски пациенти.
- Втората фаза на болеста. Во втората фаза на ракот на грлото на матката, малигната неоплазма е поголема отколку во првата, но сè уште не стигнува до ѕидовите на малата карлица. Во оваа фаза на болеста, третманот е исто така доста ефективен, но, се разбира, шансите за петгодишен праг на преживување се малку пониски - околу 60% од сите жени кои се разболуваат.
- Третата фаза на болеста. Оваа фаза на рак се карактеризира со присуство на малигнен тумор, кој влијае не само на грлото на матката, туку и долната третина од вагината. Во оваа фаза на болеста, петгодишното преживување се јавува кај само 35% од сите жени.
- Четвртата фаза на болеста. Оваа фаза на рак на грлото на матката е последна и најтешка. Во оваа фаза на развој на болеста, малигниот регион ја напушта карлицата, влијаејќи на ректумот или мочниот меур. Покрај тоа, во оваа фаза на болеста често се појавуваат метастази, кои влијаат на другите органи на телото, кои се наоѓаат на значително растојание од непосредниот фокус - грлото на матката. За жал, ако третманот на болеста започне само во оваа фаза, петгодишниот праг на преживување е минимален - не повеќе од 10% од сите жени.
Погоре, поимот "петгодишно преживување" постојано се споменува. Овој термин го користат онколозите. Таа укажува на прогноза за третман на малигнен тумор. Оваа прогноза се заснова на една сигурно утврдена дека во случај кога во период од пет години по завршувањето на третманот болно лице нема рецедив, тој има шанса никогаш да не се соочи со повторување на овој рак. По истекот на овој период, болното лице ги смета за целосно поправени.

Третмани за рак на грлото на матката
Методи и техники за лекување на рак на грлото на матката зависи од неколку главни фактори. Прво, многу зависи од индивидуалната состојба на телото и од здравствените карактеристики на секоја специфична болна жена. Пациентот треба да биде подготвен за фактот дека е малку веројатно дека ќе се сретне со посета на лекар-онколог.
Заедно со гинеколошко испитување, болна жена ќе мора да помине цела серија на испитувања и тестови кои ќе им дадат на лекарите комплетна и најточна слика за општата здравствена состојба, присуството и степенот на оштетување на другите внатрешни органи. Без комплетна слика, одберете соодветен и ефикасен третман, кој исто така ќе биде најбезбеден за другите органи.
И, второ, многу за одредување на начинот на лекување зависи од фазата на развој на малигниот тумор. Во првите две фази на рак на грлото на матката, лекарите најчесто се ограничуваат на целосно отстранување на телото на матката и нејзините додатоци и на грлото на матката. Често оваа мерка е доволна за целосно да се елиминира болеста. Сепак, уште еднаш би сакал да потсетам дека овој третман е ефективен само во првите две фази.
Во истиот случај, ако малигниот тумор е поголем, а болеста е во третата четврта фаза, покрај целосно отстранување на грлото на матката, телото и додатоците на матката, онколозите вршат хемотерапија, која е дизајнирана да го потисне растот и виталната активност на клетките на ракот.
Веројатно е бесмислено детално да се зборува за тоа како се изведува хемотерапијата, како и за принципите на нејзиниот ефект врз телото. Лекарите студираат на институтот веќе шест години, па затоа е малку веројатно дека овој проблем може да се реши во рамките на овој член. Главната работа што една жена треба да ја запомни е дека раниот рак на грлото на матката е откриен, толку е поголема шансата за опстанок на жената и понатамошен целосен живот.
Превенција на рак на грлото на матката
Се разбира, гинеколозите честопати слушаат жена прашуваат дали е можно да се спречи развојот на ракот на грлото на матката. И ова е сосема разумно прашање, бидејќи за да се спречи болеста или да се излечи во најраните фази на развој е многу полесно отколку да се справи со занемарена форма на малигнитет.
Лекарите повикуваат три главни методи за спречување на развојот на рак на грлото на матката:
- Редовни посети на гинеколог. Една жена во репродуктивна возраст треба да преживее превентивно гинеколошко испитување двапати годишно. И еднаш годишно, мора да се спроведе тест за пап. Ваквите превентивни мерки ќе помогнат да се идентификуваат во раните фази на болеста не само канцероген тумор на грлото на матката, туку и доволно голем број на други болести на женскиот репродуктивен систем, кои, за жал, има доста голем број.
- Заштита од несакана бременост. Според бројни набљудувања на гинеколози и онколози, меѓу жените кои имале искуство со рак на грлото на матката, две од три жени имале историја на два или повеќе вештачки абортуси во бременоста. Затоа е важно да се заштити сигурно за да се спречи појава на непланирана и несакана бременост. И запомнете дека секој последователен абортус го зголемува ризикот од развој на малигнен тумор на грлото на матката за околу 8%.
- Вакцинација против папимоловирусната инфекција. Како што веќе споменавме, една од најчестите причини за рак на грлото на матката е папиломавирус. Денес, гинеколозите препорачуваат сите девојки, девојки и млади жени да бидат вакцинирани од него. Оваа вакцинација ќе го намали ризикот од компликации за околу 8 пати.
Се надеваме дека откако ќе го прочитате овој напис, ќе добиете основно познавање на симптомите на рак на грлото на матката, кои се основните принципи на третманот на оваа патологија и како можете да го намалите ризикот од развивање на оваа патологија. На крајот на краиштата, грижата за нечиј здравје е првенствено задача на самата жена. И лекарите - само асистенти и сојузници во борбата за здравјето и животот на жените.
15 постови
Статистиката покажува дека кај малигните тумори кај жените, рак на грлото на матката е рангирана на четвртото место (по стомакот, кожата и ракот на дојката), а во однос на смртноста, тоа е второ. Се јавува на возраст од 40-60 години, но во последно време ракот на грлото на матката почна да се појавува кај жени под 40 години кои биле подложени на бременост.
Главните методи за лекување на рак на грлото на матката се хируршки и комбинирани, а вториот е најефективен. Зависноста на резултатите од секвенцата на апликација (пред или после операцијата) и режимот на фракционирање на дозата не беше разјаснета. Обемот на илеалната лимфаденектомија, една од фазите на хистеректомија за Вертхајм, не е клинички оправдана.
Употребата на чисто хируршки метод во третманот на оваа болест е ограничена само од раните фази на болеста, што ретко се среќава во клиничката пракса.Обично, ракот се јавува во фаза на инвазија на длабоко тумор во стромата, што го прави хируршкиот метод неефективен.
Терапијата со радијација овозможува да се избегне трауматизација својствена на хируршкиот метод, што е особено важно за лекување на болеста кај младите жени.
Сепак, ефективноста на третманот на болеста не зависи само од користениот метод, туку и од навремената сеопфатна дијагноза на оваа болест.
Дијагнозата и третманот на ракот на грлото на матката ќе бидат шематски разгледани подолу.
Етиологија и патогенеза
Со појавата на рак на грлото на матката придава големо значење на т.н. основните болести, кои вклучуваат vsegiperplasticheskieprotsessy во грлото на матката: dyskeratosis (леукоплакија, akantopapillomatoz, еритроплакија), вроден-мускулни хиперплазија (папиларен или follikulyarnayaeroziya, фоликуларна хипертрофија). Дисплазијата се смета за преканцерозна болест. Почетната фаза е минимална дисплазија на цервикалниот епител, во која абнормалната пролиферација на епителни клетки се јавува во долниот дел од епителот. Во повеќето случаи, таквите промени се спонтано реверзибилни и епителиумот се враќа во нормала, но потешка дисплазија со абнормална пролиферација, покривајќи 2/3 од длабочината на епителиумот, најчесто се развива во карцином in situ, каде што сите слоеви на клетки веќе имаат аномална структура. Откако клетките на ракот ќе ја поминат базалната мембрана и почнуваат да се размножуваат во стромата на органот, започнува инвазивната фаза на ракот.
Таквите знаци како атипична пролиферација на ткивни елементи, хроничен тек, постојаност на симптомите, отпорност кон конзервативни методи на третман, повторување по хируршка ексцизија се карактеристични за преканцерозни болести.
Ракот на грлото на матката најчесто се развива од епителот на вагиналниот дел од цервикалниот канал. Во овој поглед, постојат две хистолошки форми - карцином на сквамозен карцином (карцином планоцелуларе) и железен карцином (аденокарцином).
Класификацијата предложена од А. И. Серебров (1962) се базира на генетскиот принцип, според кој првата група вклучува рак на епидермален карцином, вториот канцер од мулерскиот епител, во третиот канцер од ембрионските зачетоци (курсот на Гартнер). К. епидермалниот рак се однесува на кератинизација, не-кератинизација и слабо диференциран. Од Милер епител, се јавува аденокарцином или жлезда-цврста форма.
Нашата земја ја усвои Меѓународната клиничко-анатомска класификација на рак на грлото на матката по фази:
Фаза I: туморот е ограничен на грлото на матката,
а) туморот се инфилтрира на параметрите од една или од двете страни, без да оди во карличниот ѕид (параметарска варијанта),
б) ракот ја инфилтрира вагината без да оди на својата трета (вагинална варијанта),
в) ендотелијален карцином, тркалање на телото на матката (варијанта на матката).
а) еднострана или билатерална туморска инфилтрација на ѕидовите на карлицата. Не постои слободен јаз помеѓу туморот и карличниот ѕид (ректална варијанта), при ректален преглед,
б) туморска инфилтрација на долниот дел од вагината (вагинална варијанта),
в) изолирани метастази во близина на карличниот ѕид со релативно мал примарен карцином на грлото на матката се палпирани (фаза III - изолирани карлични метастази).
а) туморот го напаѓа мочниот меур, што е потврдено со цистоскопски или фистула (стадиум IV - мочниот меур):
б) туморот расте во ректумот (стадиум IV - ректум),
в) туморот оди подалеку од карличната област, постојат далечни метастази.
Во 1950 година, Меѓународниот конгрес на акушери и гинеколози ја вклучи фазата "О" во класификацијата на циркулаторниот систем - т.н. пред-инвазивна фаза на рак (рак на самото место). Морфолошки, ова е малиген процес на сквамозен епител на грлото на матката без инвазија во соседните органи и ткива.Кај канцер на самото место, се појавуваат промени во клетките на сите слоеви на епителиумот (нарушување на локацијата на клетките, губење на поларитетот, хиперхроматоза на јадрото, абнормална врска помеѓу јадрото и цитоплазмата, зголемување на бројот на митози со атипични клетки, промени во обликот и големината на јадрото). Модифицираниот епител може да го нападне герминативниот слој, па дури и да го замени, но никогаш не пробива низ основната мембрана. In situ карцином не може да се манифестира долго време. Сепак, може да влезе во фазата на инфилтрација, останува непроменета долго време и, конечно, може спонтано да исчезне. Chaschevsegopreinvazinny канцер е откриен кај жени со ерозии, ендокериоцити, леукоплакија. Особено внимателно е неопходно да се направи дијагноза за време на бременоста, кога ракот на епителиумот поради хормонални влијанија може да се земе за рак. Последната класификација на Меѓународната федерација на акушери и гинеколози (ФИГО) од 1987 година вклучува малку различни фази (види Табела бр. 1)
Табела бр. 1. Клиничка класификација на цервикалниот карцином за прогноза и избор на третман.
Карцином на самото место, интраепителијален канцер
Карцином строго ограничен на грлото на матката (се шири на телото на матката треба да се занемари)
Предклинички карцином (дијагностициран само микроскопски)
Минимална инвазија на стромата видлива во микроскоп
Микроскопски промени кои можат да се мерат (длабочината на инвазијата не е повеќе од 5 mm од базалната мембрана, ширењето во хоризонтална насока не е поголемо од 7 mm)
Промените се позначајни отколку со ИА2, со цел да се избере метод на третман, неопходно е да се регистрираат промени во околните ткива.
Карциномот се протега надвор од грлото на матката, но не стигнува до ѕидовите на карличната празнина, ѕидовите на вагината се вклучени во процесот, но без да се шират на долниот дел
Рак без експлицитна вмешаност на параметриум
Рак со експлицитна вклученост на параметриум
Ракот што се шири до ѕидовите на карлицата, со ректален преглед нема слободен простор помеѓу туморот и ѕидот на карлицата, туморот влијае на долниот дел од вагината, со вклучување на сите форми на хидронефроза или нефункционален бубрег
Се шири на ѕидовите на карлицата
Педијален ѕиден се шири, хидронефроза и / или нефункциониран бубрег
Карциномот се протега надвор од малата карлица или влијае на мукозната мембрана на мочниот меур или ректумот (самиот булозен едем не служи како основа за класификација на тумор на стадиум IV)
Ширењето на туморот во соседните органи
Ширењето на туморското ткиво на далечните органи
Ракот на грлото на матката често (40-50% од случаите) влијае на вагината. Ширењето на туморот во вагината се јавува преку лимфните садови и имплантацијата на контактите. На телото на матката ретко се јавува контактна имплантација. Ширењето на процесот на параметарските влакна и регионалните лимфни јазли често се забележува. Мочниот меур и ректумот се погодени главно по континуитет. Цевките и јајниците исто така ретко се вклучени во процесот, а уретерите особено ретко се засегнати.
ТНМ класификација
Главната задача на класификација според системот на ТНМ е објективно да ја процени специфичноста на локалните, регионалните и оддалечените метастази на ракот на грлото на матката (како и другите видови на рак) за избор на оптимален метод на третман и споредување на резултатите од третманот постигнат во различни клиники.
Т (тумор) - примарен тумор
Т1 - карцином, ограничен само од грлото на матката.
ТИ - карцином на самото место.
T1a - предклинички инвазивен карцином.
T1b - клинички инвазивен карцином.
Т2 - карцином кој се протега надвор од грлото на матката, но не стигнува до ѕидовите на карлицата, или карцином кој ги вклучува вагиналните ѕидови во туморот на долната третина, без да влијае на последниот.
Т2а е карцином кој се шири само на вагината или на телото на матката.
T2b - карцином кој инфилтрира парамерија со или без вклучување на вагината или телото на матката во туморот.
Т3 - карцином кој се протега на долната третина од вагината или стигнува до ѕидовите на карлицата.
Т4 - карцином кој се протега надвор од карлицата, или се протега до мочниот меур и ректумот.
N - регионални лимфни јазли
Во нормални услови, тешко е да се процени состојбата на лимфните јазли, иако остро зголемените и фиксните инфилтрати може да се палпираат на ѕидовите на карлицата со слободен простор помеѓу нив и туморот. Затоа, две категории се можни: NX + или NX-.
N2 - фиксни густи инфилтрати се палпирани на карличниот ѕид во присуство на слободен простор помеѓу нив и туморот
М-дистални метастази
М0 - дистални метастази се отсутни.
М1 - дистални метастази се достапни.
Табела бр. 2. Споредба на клиничките и ТНМ класификациите
T3 NX M0, T1 N2 M0, T2a N2 M0, T2b N2 M0
T4 NX M0, T1b NX M1, T2a NX M1, T2b NX M1, T3 NX M1, T4 NX M1
Клиника и манифестации
Клиничката манифестација на рак на грлото на матката се карактеризира со класична тријада на симптоми: леукореа, болка и крварење. Точно, тие се доцни знаци и немаат дијагностичка вредност. За жал, во раните фази на болеста симптомите се многу слаби. Според А. И. Серебров (1962), болки се јавуваат кај 25-30% од пациентите, крварење: 55-60%, болка кај 10-12% од пациентите. Крварењето кај ракот на грлото на матката може да биде во форма на мали секрети или тешки: тие може да се појават од мала повреда (допир, тврди столици, внатрешен преглед со прст или огледала, коитус итн.). Таканареченото контактно крварење е последица на прекин на кршливи садови на туморот. Кога некротичните области се отфрлаат, се отвараат лимфните садови и пукнатини, што ќе доведе до испуштање на водени или крвави дамки, кои имаат појава на месојади, без мирис или навредливи.
Болката во рак на грлото на матката е доцен симптом и укажува на инволвираност во туморскиот процес на лимфните јазли и влакната на карлицата со формирање на инфилтрати кои ги компресираат нервните стебла и карличниот плексус.
Локализацијата и природата на болката се различни. Најчесто, пациентите се жалат на болка во долниот дел на грбот, долниот дел на стомакот, во сакрумот и ректумот. Кога туморот се инфилтрира во карличните ѕидови, болката може да се појави во долните екстремитети.
Болката, крварењето и болката во ракот на грлото на матката се перзистентни и трајни. Кога тумор газира во мочниот меур или ректумот, се појавува клиничка слика поврзана со овие органи (дизурија, уринарно растројство, цревна атонија, запек, крв во урината и фецесот, фистули).
И покрај фактот дека малигните тумори на грлото на матката се достапни за визуелна контрола, околу 70% од пациентите се примени во болници со фаза II и фаза III од туморот. Причините за занемарување на болеста во некои случаи се должат на недостатокот на соодветна онколошка подготовка на некои од нив.
Дијагнозата на рак на грлото на матката во почетните фази е многу тешка. Пациентите со сомнителен тумор треба да бидат под надзор на лекар и периодично да ги испитуваат гинеколози. Комплексот на клинички испитувања на пациенти со рак на грлото на матката вклучува испитување на крвта, бимануален вагинален преглед, испитување со огледала, ректално-абдоминален и ректо-вагинален преглед, дијагностички тестови, колпоскопија, вагинални брисеви и биопсија.
За помалку трауматизирање на туморот, А.И. Серебров (1962) препорачува да се изврши вагинален преглед со еден показалец. Во почетните фази на ракот, можно е да се истражи инфилтрацијата (стврднување) без јасни граници, цврстината на грлото на матката. Во доцните фази се одредува обликот на туморот (егзофит, ендофит, мешан, улцеративен), подвижност на матката, состојбата на додатоците, ѕидовите на вагината, циркулаторното ткиво и околните органи (ректумот и мочниот меур). 1962), дава 58,3% од неточни дијагнози.
Во случаи кога грлото на матката се чувствува непроменето со допир, вагиналниот бимануален преглед треба да биде дополнет со испитување со огледала. Ова ви овозможува да го одредите типот на тумор.Егзофитниот тумор има боја на зелка, е покриен со темни кора (области на распаѓање) и крвари дури и со лесен допир. Цервиксот на туморот е густа, отечена, темно-пурпурна мукозна мембрана со мрежа од мали, лесно крвавечки садови. Со дезинтеграцијата на туморот се формираат.
Студијата на огледала е од особено значење во раните фази на болеста, додека може да се забележат ерозивни, нодуларни и папиларни израстоци. Инспекција со огледала, според А. И. Серебров, го намалува процентот на дијагностички грешки до 12.
Ректалниот преглед овозможува да се утврди состојбата на сакро-матката лигаментите, степенот на инволвираност во туморскиот процес на ректумот (инфилтрација на ѕидовите, фиксација на цревата и туморот).
За рано откривање на рак и преканцерозни состојби, многу вреден опсег е многу важна студија. Оптичкиот систем дизајниран од Генселман во 1925 година ни овозможува да ја разгледаме погодената област на женските полови органи со зголемување од 10-15 пати. Бинокуларните колпоскопи се користат во нашата земја. Во моментов, колпоскопите се зголемуваат 200 пати. Поцелупно е да се изврши колпоскопија со докинг и други студии кои предизвикуваат крварење Колпоскопијата овозможува разликување на нормалната слузница и ектопија на мукозната мембрана на цервикалниот канал, зона на трансформација, основа на леукоплакија, леукоплакија, формирање на полиња. Колпоскопијата ви овозможува да ја утврдите точната дијагноза во 70-80% од случаите (Schmitt, 1959).
Меѓу голем број на дијагностички тестови (Hrobak strobe, Shaba-Dasha, Syreday прием), Schiller's тест (1928) доби најголемо признание. Се состои во примена на памук што се натопил во лабав раствор на грлото на матката. Во исто време, нормалниот епител на слузницата е насликан во темно кафеава боја, а ерозијата, леукоплакијата, хиперкератозата, карциноматозниот епител не го перципираат боењето и изгледаат како бледа дамки со јасни граници на темно кафеава позадина. Примерокот на Шилер е препорачлив да се изврши пред биопсија, и биопсија земена од јод негативни места.
Биопсија во сите случаи е клучен дијагностички метод. Овозможува не само да ја открие хистолошката структура на туморот, туку и да го утврди степенот на малигнитет на процесот, инфекцијата на туморот, реакцијата на околните здрави ткива. Повторените биопсии за време на терапија со зрачење може да ја одредат ефективноста на методот. Во случаи сомнителни за рак, биопсија земена од туморско парче треба да содржи здраво ткиво (за да се утврди инфилтрација). Во клинички очигледни случаи, студијата се изведува со цел да се одреди хистолошката структура на туморот, па затоа е доволно да се земе со кохотоме парче тумор без здрави ткива.
За рана дијагноза на рак на грлото на матката, цитолошкиот метод е широко користен - испитување на вагинални брисеви. Предложени се многу различни методи за добивање на епителните клетки отфрлени од површината на туморот и нивното боење (К. А. Петровска и Ю. Г. Ковал, 1952, Е. Ј. Ставска, 1952, Фридман 1950, Лајош, Пули, 1951 и др.). . Проучувањето на вагиналните брисеви има голема практична вредност и, според многу автори (Е. Л. Лернер, 1950, В. А. Манделштам, 1950, А. И. Серебров, 1962 и други), овозможува да се утврди точна дијагноза во 90- 96% од случаите.
Третманот на ерозии, леукоплаки и еритроплактични, ендоцервицити, кондиломи и цикатрични деформитети, кои придонесуваат за појава на пролиферативни процеси во грлото на матката, мора да бидат радикални. Се изведува со дијатермо ексцизија или дијатермокоагулација, како и хируршка (ампутација на грлото на матката) и радиотерапија.
Препорачливо е да се користи диатермокоагулација во случај на површна леукоплакија и еритроплакија, десквамативна ерозија отпорна на лекови.
Дијатеромоагулацијата и дијатермоксијацијата не треба да се вршат за време на бременоста и акутните воспалителни процеси кај женските генитални органи.Диатеромоагулацијата обично се одвива без крв. Грама формирана на местото на коагулација исчезнува за 2 недели, а целосна наплата се случува за 5-6 недели.
Со постпартални цервикални деформитети, присуството на мукозна мембрана на ектропнон, улцерации, лузни, ако не се прикаже дијатермокоагулација, може да се примени хируршки третман. Од многуте пластични операции, операцијата Штурмдорф најчесто се изведува.
Од радијациони методи, се пропишува интракавитарна терапија. Апликатор со извор на зрачење (радиум или кобалт) се хранат во погодената област и фиксиран со вагинална тампонада. Во зависност од моќноста на изворот, изложеноста е поставена така што дозата на мукозната мембрана е 1500-2000 мило. Почесто, оваа доза е доволна за да се уништи вишокот ткиво, исчезнувањето на инфилтрација на мали клетки без изразени реакции на зрачење од здрави блиски органи и ткива.
Високата ефикасност во лекувањето на преканцерозни болести довела до широка употреба на овие методи низ целиот свет (М. М. Абрамова, 1953, М. Г. Арсеньева, 1953, А. И. Серебров, 1962, Качман, 1945 и други).
Пред интракравното зрачење, пациентите 2-3 пати на ден произведуваат шприц за дезинфекција (rivanol или калиум перманганат). Туморот се третира со раствор на антибиотици. Цревата се чистат со клизма, мочниот меур се празнат. За потиснување на болката се препишуваат супозитории со беладона или морфин. Тампонадата на вагината, која е неопходна за одредување на изворот на зрачење, е направена така што ќе се обезбеди исфрлање на матката празнина. Инаку, може да има компликации (пиометритис).
Изложеноста за време на интракавитарната радиотерапија изнесува 24-48 часа, за кое време на пациентот му се доделува строг одмор во кревет во специјално таканаречено задолжено одделение. Интракавитарните апликации се повторуваат по 3-7 дена, во просек од 4-5 пати, во зависност од стадиумот на болеста и потребната фокална доза.
Во 1938 година, Тод и Мередит предложиле пресметување на дози на радиотерапија за рак на грлото на матката во две условно прифатени области, точките А и В, кои се наоѓаат на ниво на внатрешна оска. Точката А се наоѓа на 2 см над страничниот форникс на вагината и е 2 сантиметри странично на средната оска на матката канал, односно приближно на пресекот на матката артерија со уретерот. Точката се наоѓа на исто ниво и на 5 см од оската на матката, односно во зоната на страничните поделби на параметарската клетка и лимфните јазли на карличниот страничен ѕид.
Знаејќи ја дозата во овие точки, можете да имате идеја за распределбата на зрачната енергија во карлицата. Вкупната фокусна доза за време на интракавитарното зрачење во регионот од 7000 рад, во третата фаза - 7500-8000 рад.
Во овој случај, дозата во регионот на точките Б е еднаква: во фаза 1 - 1200-1300 Драго ми е, во фаза II - 1500-1600 Драго ми е, во фаза III - 1700-1800 драго ми е.
Пресметката на дози за време на интрававитарното зрачење се врши според математичките табели, кои ги сочинуваат В. А. Петров (1955), В. П. Тобилевич и А. А. Габелова (1952), А. И. Шраменко (1965). Сепак, овие табели ви овозможуваат приближно да ја одредите дозата во точките A и Vlish.
Сега е утврдено дека комбинираниот метод за лекување на рак на грлото на матката е најефикасен. Според мнозинството лекари, на првата фаза на болеста, хируршки третман со следната зрачна терапија треба да вклучува:
1. Пациентите на возраст под 30-35 години кај кои туморот е најстариот малигнен. Употребата на една зрачна терапија во овие случаи е нецелисна, бидејќи стенози и стриктури се појавуваат со последователно формирање на екскориони, чирови, колпитатис.
2. Пациенти со радиосостојба, tnyh форми на рак.
3. Пациенти со рецидиви по терапија со зрачење (во фаза 1 од болеста).
4. Пациенти со деформитети, атрофија, вагинална стеноза, атрезија.
5. Пациенти со рак на грлото на матката во комбинација со тумори на адаж и хроничен салпингоохоритис.Во втората фаза на болеста (граница во смисла на оперативност), треба да се спроведе поволна терапија.
Во фаза III и IV, е прикажана само радиотерапија. Така, како што пишува А. А. Серебров (1962), ". Може да се смета дека е цврсто утврдено дека употребата на светлината на енергијата на рак на грлото на матката не може да се лекува, односно за повеќето пациенти овој метод на лекување е единствениот радикален. "
Радиотерационата терапија може да се спроведе во смисла на предоперативен или постоперативен третман. Основниот принцип на хируршки третман треба да биде радикалниот карактер на операцијата.
"Малиот рак бара големи, и големи - најчесто, без или само мали палијативни операции"
Проширена екстирпација на матката Со отстранување на целулоза и лимфни јазли (panhysterectomy) може да се врши со абдоминални и вагинални методи. Абдоминалната патека е попогодна, бидејќи создава слободен пристап до туморот и лимфните јазли лоцирани по должината на главните крвни садови на карлицата. Бидејќи регионалните лимфни јазли често се погодени дури и на првата фаза на болеста, тие мора да се отстранат заедно со влакната на карлицата.
Радијациона терапија за рак на грлото на матката е комбинација на интракавитарно и далечно зрачење. Интракавитарната техника овозможува да се донесат радиоактивни лекови директно во примарниот тумор и да се создаде доза неопходна за целосно уништување.
Далечинското зрачење се користи за да се влијае на областа на регионалните метастази за да се инфилтрираат во параметричните влакна.
Контраиндикации за терапија со зрачење се малформации на надворешните генитални органи, атрезија, вагинална стеноза, гнојни гнојни воспалителни процеси во додатоците, бременост, лузни на кожата за да се озрачи, леукопенија (помалку од 3.000 леукоцити по 1 мм), кардиоваскуларни болести во состојба на декомпензација , акутен хепатитис, нефрозонефритис, генерализација на туморскиот процес, кахексија.
Пред терапијата со зрачење, секој пациент мора да подлежи на детален клинички преглед. Неопходно е да се разјасни степенот на туморскиот процес, состојбата на параметарското ткиво и карличните лимфни јазли, да се одреди положбата на матката во однос на карличните органи и средната оска, да се утврди длабочината на туморот, да се доведе неговата проекција врз кожата, да се направи попречен пресек на нивото на туморот со карта за изодоза, според прифатен план за лекување.
Во случаи кога средната оска на матката се совпаѓа со средната оска на карлицата. Во светлина на ова, мора да се запомни дека фазата II и III болест на матката е поместена во страната, каде што инфилтрацијата се наоѓа во параметриум. Затоа, распределбата на дозата во карлицата варира. Според А. А. Стајкевич, кога матката е поместена 2 см лево, дозата во десната точка се намалува на 50%, а во точката Б на 58%. Во исто време, дозата во левата точка е зголемена за 295%, а во точката Б до 176%. Преместувањето на матката на предниот или задниот дел доведува до зголемување на дозата на задниот ѕид на мочниот меур или на предниот ѕид на ректумот, соодветно, за 168-450 и 215-240%. Затоа, при одредување на дозата, точката А мора да се смета за мобилна.
Ако ја утврдите позицијата на точките А на растојание од 2 cm од радиоактивните лекови внесени во матката (која е контролирана со радиографии), во зависност од поместувањето на матката, тие зафаќаат поинаква позиција во карлицата, додека позицијата на точките Б останува константна - 5 cm од среден стомна.
Во отсуство на радиоактивни лекови, интравагиналната ирадијација може да се спроведе на уредите за рендгенска терапија во близина на фокус. Сепак, овој метод е ефикасен само во егзофитните форми на фазата на рак на грлото на матката 1. Кај карциномот на цервикалниот канал и ендофитната форма, трансвагиналната радиотерапија не е индицирана.
Бидејќи при интракавитарното зрачење, брзината на дозирање на растојанијата најблиску до изворот драстично се намалува, регионот на точките се зрачи со недоволни дози. Затоа, за да се влијае на зоната на регионални метастази и инфилтрати во параметарска целулоза, се користи далечинско зрачење, кое може да се изведува на бетатрони, линеарни акцелератори и статички или ротациони методи базирани на гама.
Далечинското зрачење се одвива на денови без интракавитарни зрачења. Дистрибуцијата на зрачната енергија во малата карлица зависи од бројот и локацијата на полињата на зрачење во однос на средишната линија на телото. Најчесто, зрачењето се изведува од четири полиња (две илеални и два сакрални) со нормална насока на зрачниот зрак до хоризонталната рамнина. Полињата на зрачење треба да се наоѓаат на растојание од 2-3 пати од средната линија на телото. Во исто време зрачниот зрак поминува во зоните на точките Б, со исклучок на средниот дел од телото и главата на бутот. Третманот се изведува на таков начин што десниот илиакциски и десно сакрален полиња се озрачуваат еден ден, додека левите илиака и леви сакрални полиња се озрачуваат. Дозата на изложеност на кожата на секое поле треба да се пресмета така што на местото на контактната доза е 200-250 ppm. Неделната фокална доза со комбинација на интракавитарни и оддалечени зрачења треба да биде помеѓу 2000-230 Офис во точките А и 1000-11100 среќни во точките Б.
Во рана фаза на рак на грлото на матката, поволната дистрибуција на зрачната енергија во областа на туморот се постигнува со зрачење на четири полиња од 5 x 12 см. Висината на полето од 12 см (долна граница на горниот раб на кану) дозволува регионалните лимфни јазли од прв ред да бидат вклучени во зрачната зона. Ширина на полето од 5 см е доволна за зрачење на регионот на точките Б, со исклучок на средниот дел од телото и главата на бутовите.
Во фаза 1 рак, фокусна доза во бодовите треба да биде среќна 3500-3700, а во поени А-900-1000 среќни. Ова се постигнува со доза на кожата на секоја од четирите полиња 4000 рада.
Во фазата на рак на грлото на матката II и III, препорачливо е да се зрачат полињата 6x16 см. Внатрешната граница на полето не треба да биде поблиску од 2,5-3 см од средната линија на телото. Таквата ширина на полето овозможува да се донесе доза од 48% до зоната на точките А, а точките Б до 100%. Органите лоцирани во средната линија на телото сочинуваат 20-30% од дозата. . Висина на полето од 16 см (долна граница на ниво на горниот раб на наклоните) овозможува да се вклучи во зрачењето целата зона на регионални метастази со лимфни јазли од втор ред. Затоа, кога постои сомневање за метастази во парааорталните лимфни јазли, полињата на зрачење треба да бидат поставени под агол една до друга, така што горниот раб на полето е на растојание од 1 см, а долниот раб е 3 см од средната линија. Во ракот на стадиум III, фокусната доза на точките Б треба да биде среќна 4500-5000, среќни точки на ИБ-А-2000-2300. Ова се постигнува со доза од 4.800-5.000 рад на кожата на секое поле за зрачење.
Во комбинирана терапија со радијација за рак на грлото на матката, треба да се сумира апсорбираните дози во точките А и Б од интракавитарната и оддалечената зрачење.
Клиничките набљудувања (А. В. Козлова, 1970, К. Н. Костромина, 1964 и други) покажуваат дека овие дози се доволни за уништување на примарниот тумор, инфилтрираат во параметарот на метастазите на ткивните и лимфните јазли.
Комбинираната терапија со зрачење не треба да надминува 8-9 недели. Причините за неправилен ритам можат да бидат рак на зрачење, циститис, хипертензија, дефекти на срцето, тромбофлебитис, општа радиоактивна реакција, леукопенија (под 3000 во 1 мм).
Во однос на самотретувањето, далечната изложеност се изведува во случаи каде што, заради преваленцата на процесот, не може да се добие интракравното зрачење. Кај овие пациенти, оддалеченото зрачење треба да ја обезбеди потребната доза и за примарниот тумор и за параметарските или за лимфогените зони на метастази.
Зрачењето се изведува со 4-5 полиња, чии димензии се поставени во зависност од степенот на размножување на процесот (6x16 и 8x16 cm). Со доза на изложеност од 4000-4500 P на кожата на секое поле, во центарот на карлицата се создава доза од 7.000-7.500 рад и 4.500-5.000 во страничните делови на карлицата. -5 поглед на средната линија на телото со агли на наклон на зрачниот зрак 35-40 ° кон хоризонталната рамнина. Во овој случај, кривите на изодозата се наоѓаат во предната и задната насока во форма на елипса.
Во случај на појава на инфилтрати во параметарските влакна, позитивната распределба на дозата се постигнува со зрачење. Аглите на зраците на наклонот се 60 ".Во овој случај, полињата за доза се проширени во странични насоки и целата параметарска целулоза е рамномерно озрачена
Употребата на обликувани блокови со разделување на оловен екрани значително ја зголеми ефективноста на далечинска гама терапија. Зрачењето се изведува со две спротивни полиња со големина 15x15 и 17x18 cm, разделени со оловни блокови. Големината и обликот на делот за разделување се поставени врз основа на полето за дози создадено од извор на интракавитарно зрачење. Дебелината на блокот на олово мора да биде таква што дозата во точката А е 3-4 пати помала отколку во количката B. За да се постигне ова, доволно е да се користи блок од 6 см како скратен конус, кој има геометриски трансформирана форма на база на 50% изодоза добиена од интракавитарно зрачење.
Кога третираат рецидиви и метастази на рак на грлото на матката, треба да се земе во предвид дека најчестите рецидиви се случуваат во параметарската, параректалната и паравезичната целулоза на карлицата, како и во култот на вагината. Метастази на рак на грлото на матката се наоѓаат во регионот на илијачките лимфни јазли.
Далечната терапија со зрачење може да се примени само по специфицирање на локализацијата на туморот (лимфографија, рентген, бимануален преглед). Бидејќи пациентите со рецидиви и метастази веќе имаат промени во зрачењето во органите и ткивата на карлицата по првиот курс на зрачна терапија, треба да се врши ирадијација земајќи го предвид максималното штедење на околното здраво ткиво. Локацијата на полињата на зрачење не треба да го повторува првиот курс за зрачење. Најчесто се користат илеално-ингвинални и латерални полиња. Дневната фокална доза е 200-250. Земајќи ја предвид радиоспорноста на рекурентните метастази за време на повторен курс на зрачна терапија, фокалната доза е доведена до 6000-6500 рад. Успехот на терапијата со зрачење зависи и од методот на изложеност и од општата состојба на пациентот, големината и локализацијата на повторувањето, метастазите и состојбата на околните ткива и органи.
Искуството на борбата против рак во целиот свет покажува дека значаен успех во третманот на малигни неоплазми е постигнат само во врска со подобрувањето на терапевтските методи, но исто така и како резултат на откривање на болести во раните фази на развојот. Дијагностицирањето на почетните форми на рак на грлото на матката помага да се намали смртноста. Намалување на инциденцата се постигнува со третирање на позадински и преканцерозни процеси (ова е јасно забележано во примерот на фактот дека инциденцата на рак се пресели од второ место на 4-то место меѓу малигните тумори на жените).
Системот на масовни прегледи (во СССР и Русија - медицински преглед), овозможува да се идентификуваат само 8-10% од сите пациенти. Во моментов се користи цитолошки скрининг и двостепен систем за идентификација на цервикална патологија.
Главната задача на цитолошкиот скрининг е да се идентификуваат во фазата на почетниот преглед на пациентите за кои постои сомневање дека имаат рак на грлото на матката, со цел подоцна да бидат предмет на длабинско испитување користејќи високо ефикасни дијагностички методи, вклучувајќи ги и сите методи наведени погоре во делот за дијагностицирање.
Што е рак на грлото на матката?
Ракот на грлото на матката е прогресивен тумор кој влијае на површината која директно ја поврзува матката и вагината.
Оваа болест е дијагностицирана кај жени од секаква репродуктивна возраст, но жените на возраст од 35-60 години се повеќе подложни на појава на малигнен тумор.
Случаите на рак на грлото на матката и во раната и во подоцнежната возраст се прилично ретки.
Процесот на почетокот на болеста е прилично долг, обично му претходат преканцерозни состојби, кои, доколку се најдат, бараат постојано следење на моменталната состојба на пациентот со цел да се спречи развојот на малигниот тумор.
Прво на сите, тоа е дисплазија - абнормална промена на клетките на површината на цервикалниот епител.
Оваа болест може да биде потполно асимптоматска, па затоа се дијагностицира навремено тестирање. Целосната транзиција на преканцерозна состојба на малигнен тумор трае од 2 до 15 години.
Дисплазијата е целосно изложена на третман, што помага да се намали ризикот од развој на рак на сцената речиси на минимум.
Малигните тумори на грлото на матката имаат два вида:
Сквомозен карцином. Овој тип на тумор е најчест (85-90% од случаите). Во текот на болеста, обично се разликуваат следните фази:
Незрела форма (ниска диференцијација на сквамозен карцином). Новите израстоци почнуваат да се манифестираат. Оваа фаза е претежно асимптоматска, па затоа е забележана во ретки случаи.
Средна форма . Во оваа фаза, постои активна промена во обликот и големината на клетките на цервикалниот епител. Најчесто болеста се дијагностицира во текот на овој период.
Зрела форма . Клетките на ракот започнуваат поделба со забрзана стапка, што резултира со комплетна кератинизација на епителот.
Аденокарцином или рак на жлезди. Болеста произлегува од епителиумот на глидерните клетки и е многу поретка од карциномот на сквамозните клетки (10-15% од случаите). Најчесто се јавува во пост-климатскиот период.
Причини за рак на грлото на матката
Во апсолутно мнозинство случаи, главната причина за рак е ингестија на хуман папиломавирус (ХПВ).
Постојат многу видови на вирусот на ХПВ, но тоа е 16 и 18 кои влијаат на типот на тумор кој се манифестира. Последица на инфекција со тип 16 е карцином на сквамозен карцином, а типот 18 предизвикува развој на аденокарцином.
Преминувањето во фаза на рак се јавува кога канцерогениот вирус е присутен во телото за долго време, а ХПВ-тестот дава позитивен резултат неколку години по првото откривање.
Веројатноста дека вирусот се развива во рак е висок, но не е совршен: честопати примарниот вирус е неутрализиран од одбраната на телото, а резултатите од преканцерозните состојби ефикасно се третираат со навремена детекција.
Инфекцијата се јавува само во случаи кога мукозната мембрана кај здрава личност е во директен контакт со слузницата заразена со ХПВ. Прво на сите, тоа се случува за време на незаштитен секс.
Папиломот може да биде во машкото тело, без да предизвика големи промени, додека човекот е потенцијален носител на вирусот.
Вирусот лесно може да биде во човечкото тело, но ризикот од развој во болест значително се зголемува кога се во интеракција со следните фактори:
1 Позадини болести. Ова се псевдоерозија и вистинска ерозија, леукоплакија, цервикални полипи и други болести. Лансирани и префрлени во хронична форма на болеста, не се подложни на третман, создаваат поволни услови за развој на рак.
2 Намален имунитет. Намалената имунолошка функција предизвикува телото да престане да се бори против вирусот, дозволувајќи им на инфекциите да се развијат.
3 Пушењето. Пушењето, како и земањето алкохол во неправилни дози, негативно влијае на имунолошкиот систем. Ризикот од појава на заболувања поврзани со рак кај жените кои пушат е двојно зголемен.
4 Наследство. Се покажа дека присуството на болеста во непосредното семејство навистина формира тенденција кон појава на тумори.Се разбира, овој факт не дава апсолутна гаранција дека ракот дефинитивно ќе се развива. Жените со генетска предиспозиција се повеќе подложни на канцерогени вируси.
5 Пречеста промена на сексуалните партнери, како и раниот сексуален живот. Усогласеноста со културата на сексуалниот живот овозможува намалување на веројатноста за инфекција со ХПВ. Ако жената нема постојан сексуален партнер, тогаш употребата на бариерите контрацептиви е од суштинско значење.
6 Чест стрес. Абнормалните промени во клетките, вклучувајќи ги и оние кои доведуваат до развој на рак, предизвикуваат трајни нервни пречки.
7 Неухранетост. Кога голем дел од масното ткиво и холестеролот ќе влезат во телото, постои недостаток на витамини, како резултат на што ослабнуваат одбраните.
Главни симптоми на рак на грлото на матката
Тешкотијата за откривање на раните онколошки болести лежи во фактот дека кај повеќето пациенти примарните симптоми едноставно не се забележуваат, бидејќи се од релативна и прилично нејасна природа. Покрај тоа, за време на гинеколошки прегледи, туморот во својата незрела форма може да се меша со псевдоерозијата.
Неопходно е да се прибегне кон дијагнозата, ако забележите следните симптоми:
Промена во текот на менструацијата : постои зголемување на предменструалната болка, испуштањето станува профузно, а менструацијата трае подолго од вообичаеното.
Гледајќи . Обично манифестира за време или после секс. Тоа е предизвикано од фактот дека површината на епителот со оштетените клетки е многу ранлива, па затоа крвари по механички оштетувања.
Болка за време на сексуален однос .
Прекрасен воден празнење . Појава на јасни секрети, понекогаш со жолтеникава боја, поради дезинтеграција на лимфните клетки во грлото на матката. Во подоцнежните фази на екскреција може да се набави остар миризлив мирис. 
Во втората фаза од гинеколошкиот тумор, почнуваат да се појавуваат повеќе видливи знаци:
Нагрнување болка . Кога туморот расте во големина, може да изврши притисок врз околните нервни завршетоци, како и на внатрешните органи (ректумот, мочниот меур). Затоа, болните сензации се манифестираат во лумбалните и сакралните региони и во долниот дел на стомакот. Самиот по себе, грлото на матката има минимално количество нервни завршетоци, така што нема болка во него.
Проблеми со празнење и мокрење . Повторно се случуваат поради притисокот на туморот. Жените кои страдаат од рак на грлото на матката, често го забележуваат појавувањето на запек и комплициран излез на урина. Патем, уринирањето, исто така, може да се забрза. Ова е знак дека истовремено се случуваат воспаленија на мочниот меур и бубрезите. Крвавите нечистотии можат да бидат видливи и во урината.
Општо влошување . Во втората фаза, слабост, поспаност, недостаток на апетит, ненадејна губење на тежината се повеќе видливи.
Отечени и болно лимфни јазли .
Дијагноза и третман на рак на грлото на матката
Примарната дијагноза започнува со гинеколошки преглед со употреба на огледало. После тоа, од пациентот се зема стружење за испитување за цитолошки преглед, при што клетките на ракот се пребаруваат со помош на техника на зголемување.
Исто така се користи во медицинската пракса колпоскопија - Ова е едноставно испитување на цервикалната мукоза и инспекција со помош на идентификаторот на растворот, што овозможува да се открие присуството на променетиот епител. Ултразвук и томографија може да се додадат на испитувањето.
Каков вид третман на туморот ќе зависи од неговата фаза, видот и локацијата на грлото на матката.
Често се користи комбиниран третман, вклучувајќи хирургија, зрачење и хемотерапија.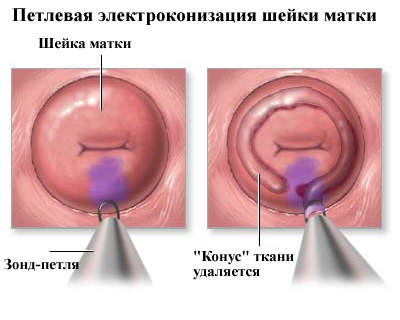
Целта на третманот е комплетно да се отстрани малигниот тумор и подрачјата погодени од него, така што во некои тешки случаи матката, грлото на матката и блиските ткива (вклучувајќи ги и јајниците) може целосно да се отстранат ако клетките на ракот се преселат кај нив.
Во раните фази на болеста се користи електрична конципација.
Оваа операција се изведува под локална анестезија. Јамката го отстранува патолошкиот фокус без да влијае на другите ткива.
По постоперативниот период трае околу еден месец, во овој момент се исклучуваат сексот, сексот и прекумерниот физички напор.
Рак на грлото на матката и бременост
За жал, многу често жените наоѓаат време да ја посетат гинеколошката клиника само кога ќе дознаат за појавата на бременоста. За време на инспекцијата може да се идентификува развојен онколошки процес.
Ако туморот бил откриен во вториот или третиот триместар, лекарот пропишува зачувување на бременоста со упатување на царски рез. За време на операцијата, е можно целосно отстранување на матката.
Одлуката на специјалист со тумор дијагностициран во првиот триместар не може секогаш да биде во корист на детето. Ризикот од гестација со откриена онколошка болест е исто така фактот дека самата бременост може да предизвика криза на имунолошкиот систем, што може да доведе до сериозни компликации.
Што се однесува до жените кои биле третирани за рак на грлото на матката, можноста да се има дете зависи од тоа колку силно влијаеле внатрешните органи.
Затоа, пожелно е да се идентификува болеста во првата форма, што овозможува да се спроведат понежни хируршки интервенции кои се компатибилни со наредната бременост и успешна испорака.
""


