
Интравенозната терапија е една од најчесто користените методи за лекување на проширени вени. Преваленцијата на варикозните вени во светот се проценува од 20% до 40%. Третманот на проширени вени може грубо да се подели во четири категории: компресивна терапија, хируршки третман, склеротерапија и терцијална термичка аблација.
Хируршка лигатура (со или без соголување) е стандарден третман за инсуфициенција на големи и мали сафенови вени повеќе од 100 години. Во последната деценија, endovenous heat ablation (EVTA) стана најчестата терапија за поткожни проширени вени. Овој метод радикално го промени третманот на проширени вени. ЕВТА вклучува:
Предноста на ЕВТА е тоа што таа е минимално инвазивна и може лесно да се изведува под локална тумесечна анестезија, без потреба од рбетна или општа анестезија. Стапката на повторување по EVTA е пониска отколку по класичната хирургија.
Што е радио фреквентна аблација (RFA)?
Радиофреквентната аблација е минимално инвазивна техника која се користи за лекување на големата сафенова вена во бутот и малата сафенална вена во задниот дел на долниот дел од ногата. RFA, исто така, може да се користи и за други вени, како што се предните бедрени и перфорирачки вени.
RFA е суштински биполарна дијатермија. Дијатермија - индексација на топлина од радио бранови, и биполарност е дека електричната струја не поминува низ телото, туку само преку катетерот. Кога електричната струја се пренесува преку биполарен катетер, топлината се генерира во внатрешноста на вената и се постигнува температура од 120 °. Топлината ја уништува вената. Tumescent анестезија се користи за олеснување на процесот.
Постои доминантен RFA уред - VNUS ClosureFast, но оваа година во Русија, Флеболошката клиника на иновативниот васкуларен центар воведе сосема нов уред, F Care Systems, развиен во Белгија, кој е најнапредната радиофреквентна техника.
Што е ендовенска ласерска аблација (EVLA)?
Интравенозно ласерско лекување е минимално инвазивна техника и се состои од каутеризирање на зафатената вена со оптички ласер. Постојат најмалку 5 видови на ласери кои имаат свои поддржувачи и противници. Разликата во апаратот лежи во варијацијата на бранова должина на ласерското светло. Има малку докази за поддршка на еден или на друг ласер. Во моментов има ласери со бранова должина од 810, 940, 980, 1320 и 1470nm. Најшироко користени уреди бренд EVLT ™.
Како се изведува RFA и EVLA?
Овие методи се многу слични, но постојат мали разлики.
Првиот дел од постапката вклучува внесување на катетер (тенка цевка) во вена - катетеризација. Ова обично се прави со помош на ултразвук. Проводникот се пренесува во вена преку канилата и иглата се отстранува. Потоа пуштете го катетерот низ водичот. Штом катетерот се става во саканата положба, водичот се отстранува. Овој метод е познат како Seldinger метод, и е најчест начин да се добие пристап до многу структури во телото.
RF катетерот / оптичкиот ласер потоа се доставува до вените. Во двата методи, важно е дека зафатената вена е одвоена од околните ткива. Ова се постигнува со воведување на тумесцентна анестезија во перивенскиот простор. Таа создава заштитна "спојка" околу вената. Анестезијата ќе изврши неколку задачи.Прво, анестезија. Второ, двата методи го загреваат вените, но во исто време топлината мора да дејствува без оштетување на ткивата околу вените. Tumescent анестезијата го штити околното ткиво од оштетување на топлина.
Дали EVLA и RFA се подеднакво успешни?
Хируршката интервенција останува златен стандард, но современите минимално инвазивни методи постепено ги преземаат водечките позиции. За време на рандомизирано испитување спроведено во Данска, резултатите се споредуваат кај група од 500 пациенти. Хирургија, EVLA, RFA и пена склеротерапија беа споредувани. Пациентите подложени на склеротерапија (16%) имале највисока стапка на компликации, што е најниска во групата RFA (4,8%). Покрај тоа, просечната болка после интервенција беше највисока во групата EVLA и најниска во групата RFA.
Во моментов, ефективноста на овие процедури на долг рок е непозната. Постојат разумни докази дека радиофреквентната аблација, особено со новите технологии ClosureFast, е поефикасна од EVLA. Честопати и двете постапки се комбинираат со други методи. Видните вени може да се отстранат преку мали засеци (флебектомија). Комбинирањето на RFA и EVL со флебектомија ја намалува потребата за дополнителни процедури и значително го подобрува квалитетот на животот и сериозноста на венската болест (Carradice, 2009).
Кои се можните компликации на РФА и ЕВЛА?
Не постои третман за проширени вени, што ќе ве осигура од можноста за нови развиени проширени вени, бидејќи главната тенденција за развој на болеста не може да се отстрани.
Оштетување на нервите - ако постапката се изведува правилно, тогаш оваа компликација е многу ретка, во просторот каде што нервите се оштетени, се јавува трепење или вкочанетост.
Горење на кожата или околните ткива - се јавува ако се употребува голема анестезија, ако постапката се изведува правилно, тоа е малку веројатно.
Длабока венска тромбоза.
Во 1-2 луѓе од 100, вените не се целосно уништени по RFA. Постапката може да се повтори ако е потребно.
Сите горенаведени компликации се присутни и во отворена хирургија, а можеби и во малку поголем степен.
Индикации за хирургија
Главните индикации за радиофреквентна катетерна аблација се ритмички нарушувања на типот на тахикардија или тахиаритмија. Тие вклучуваат:
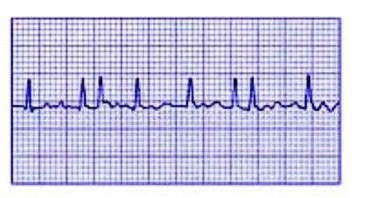
Атријалната фибрилација е ритмичко нарушување во кое атријалните мускулни влакна се врзуваат индивидуално, изолирани едни од други, а не синхроно, како во нормален ритам. Ова создава механизам за циркулација на пулсот, а постои и патолошки фокус на возбуда во преткоморите. Ова возбудување се протега до коморите, кои, исто така, почнуваат да се договараат често, што предизвикува влошување на општата состојба на пациентот. Истовремено, срцевиот ритам достигнува 100-150 отчукувања во минута, понекогаш и повеќе.
Контраиндикации
И покрај достапноста и ниската инвазивност на методот, таа има свои контраиндикации. Така, методот на RFA не може да се примени ако пациентот ги има следниве болести:
- Акутен миокарден инфаркт,
- Акутен мозочен удар
- Треска и акутни заразни болести,
- Егзацербација на хронични заболувања (бронхијална астма, декомпензација на дијабетес мелитус, егзацербација на гастричен улкус и други),
- Анемија,
- Тешка ренална и хепатална инсуфициенција.
Подготовка за постапката
Хоспитализацијата во болницата, каде што ќе се изврши аблација, се изведува на планиран начин. За да го направите ова, пациентот треба максимално да се испита во клиниката во местото на живеење од страна на присутниот аритмолог, а исто така треба да добие консултација со кардиохирург.

Листата на испитувања пред операцијата вклучува:
- Општи тестови за крв и урина,
- Анализа на системот за коагулација на крв - INR, протромбинско време, протромбински индекс, APTT, време на коагулација на крв (VSC),
- Ултразвук на срцето (ехокардиоскопија),
- ЕКГ и, доколку е потребно, мониторинг на Холтер ЕКГ (проценка на срцевиот ритам на ЕКГ дневно),
- CPEFI - трансезофагеални електрофизиолошки истражувања - може да биде неопходно ако докторот треба попрецизно да ја утврди локализацијата на изворот на патолошка возбуда, како и ако не е забележан ЕКГ ритам, иако пациентот сè уште има поплаки за почеток на срцеви палпитации.
- Пациентите со миокардна исхемија може да бидат прикажани да подлежат на коронарна ангиографија (CAG) пред операцијата,
- Елиминација на фокуси на хронична инфекција - консултација на стоматолог и ENT лекар, како и уролог за мажи и гинеколог за жени - исто како и пред било каква операција,
- Тестирање на крв за ХИВ, вирусен хепатитис и сифилис.
Откако пациентот е закажан за операција, тој треба да биде хоспитализиран во болницата два до три дена пред закажаниот датум. Денот пред операцијата, треба да одбиете да земате антиаритмични или други лекови кои можат да влијаат на срцевиот ритам, но само во консултација со вашиот лекар.
Во пресрет на операцијата во вечерните часови, пациентот може да си дозволи лесна вечера, но не треба да има појадок во утринските часови.
Важно е пациентот да има позитивен став, бидејќи успехот на интервенцијата и постоперативниот период во голема мера зависи од психолошката состојба околу пациентот.
Како се врши операцијата за аритмии?
Пред пациентот да биде однесен во одделот за рентген хирургија, тој се испитува од страна на анестезиолог за да се утврдат можните контраиндикации за анестезија. Анестезијата е комбинирана, односно седативи се интравенски инјектирани во пациентот, а локалната анестезија се инјектира во кожата на местото на вметнување на катетер. Најчесто, се избира феморалната артерија или вената во областа на препоните.
Следно е воведувањето на диригентот (Introducer), што е тенка сонда со минијатурен сензор на крајот. Секоја фаза се следи со користење на најнова рендгенска опрема, додека сондата не се инсталира во еден или друг дел од срцето, во зависност од тоа дали доаѓа до аритмија - во атриумот или во комората.

Следниот чекор по пристапот до срцето "однатре" е да се утврди точната локализација на дополнителен извор на возбуда на срцевиот мускул. "Со око", се разбира, невозможно да се утврди, особено бидејќи влакната се најмалични делови на мускулното ткиво. Во овој случај, ендо EFI доаѓа до помош на докторот - ендоваскуларно (интраваскуларно) електрофизиолошко истражување.
EFI се изведува на следниов начин - преку воведниците кои се веќе инсталирани во луменот на водечката артерија или вена, е вметната електрода од специјалната опрема, а срцевиот мускул се стимулира со физиолошки струјни празнења. Ако оваа стимулирана област на срцевото ткиво спроведува пулсирања во нормален режим, тогаш нема значително зголемување на срцевиот ритам. Ова значи дека не е неопходно да се предизвика оваа област.
Следно, електродата ги стимулира следните области се додека не се добие абнормален импулс од срцевиот мускул на ЕКГ. Таквата локација е посакувана и бара аблација (уништување). Токму во врска со потрагата по саканото место за ткиво, времетраењето на операцијата може да варира од еден и пол до шест часа.
По постапката, лекарот очекува 10-20 минути, и ако ЕКГ продолжува да регистрира нормален срцев ритам, отстранете го катетерот и нанесете асептичен затегнувач на притисокот на местото на пункција (пункција) на кожата.

После тоа, пациентот мора да набљудува строг одмор во кревет во текот на денот, а по неколку дена може да се испушти од болницата под набљудување подоцна во клиниката во местото на живеење.
Можни компликации
Операцијата на аблација е помалку трауматична, затоа компликациите може да се појават во исклучително ретки случаи (помалку од 1%). Сепак, следниве несакани состојби по операцијата се евидентираат:
- Инфективно-воспалително - супурација на кожата на местото на пункција, инфективен ендокардит (воспаление на внатрешната празнина на срцето),
- Тромбоемболиски компликации - формирање на згрутчување на крвта поради траума на васкуларниот ѕид и нивно ширење преку садовите на внатрешните органи,
- Нарушувања на срцевиот ритам
- Перфорација на артериите и ѕидовите на срцето со катетер и сонда.
Цена на RFA операција
Во моментов, операцијата е достапна во голем град со кардиолошки клиники опремен со единица за кардиохирургија и неопходни инструменти.
Цената на операцијата варира од 30 илјади рубли (RFA со атријална фибрилација и атријални тахикардии) до 140 илјади рубли (RFA со вентрикуларна тахикардија) во различни клиники. Операцијата може да се плати од федералниот или регионалниот буџет, ако на пациентот му се даде квота во регионалните одделенија на Министерството за здравство. Ако пациентот не може да очекува да добие квота неколку месеци, тој има право да добива ваков вид на високотехнолошка медицинска нега за платени услуги.
На пример, во Москва, услугите на РФА се обезбедени во Центарот за ендоскопија и литотрипсија, во болницата Волин, на Институтот за хирургија именуван по. Вишневски, Институт за истражување на СП нив. Склифосовски, како и во други клиники.
Во Санкт Петербург, слични операции се вршат и во Воено-медицинската академија. Киров, во ФИЗИ им. Алмазов, во СПГМУ нив. Павлов, во клиниката за нив. Петар Велики, во регионалниот кардиолошки диспанзер и во други медицински установи во градот.
Начин на живот и прогноза по операцијата
Начин на живот по операцијата треба да ги почитува следните принципи:
- Рационална исхрана. Поради фактот дека главната причина за срцеви аритмии е коронарна срцева болест, треба да се стремиме за превентивни мерки кои го намалуваат нивото на "штетен" холестерол во крвната плазма и го спречуваат неговото таложење на ѕидовите на крвните садови кои го хранат срцевиот мускул. Најважно од овие настани е да се намали потрошувачката на животински масти, производи за брза храна, пржена и солена храна. Жито, мешунки, растителни масла, посно месо и живина, млечни производи се добредојдени.
- Соодветна физичка активност. Правењето светлосна гимнастика, одење и лесно трчање е добро за здравјето на срцето и крвните садови, но треба да се започне неколку недели по операцијата и само со дозвола на лекарот кој го посетува.
- Одбивање лоши навики.Научниците одамна докажаа дека пушењето и алкохолот не само што го оштетуваат ѕидот на крвните садови и срцето одвнатре, туку исто така може да имаат директен аритмоген ефект, односно да предизвикаат пароксизмални тахиаритмии. Затоа, престанок на пушењето и отфрлање на силни алкохолни пијалаци во големи количини е спречување на ритмички нарушувања.
Како заклучок, треба да се забележи - и покрај фактот што RFA е хируршка интервенција во телото, ризикот од компликации е релативно мал, но придобивките од операцијата се без сомнение - повеќето пациенти, судејќи според прегледите, престануваат да доживуваат непријатни симптоми и се помалку изложени на ризик од васкуларни несреќи поврзани со пароксизмални тахиаритмии.
Физичката основа на методот на RFA
Терминот "аблација" е изведен од латинскиот. ablatio и го означува процесот на испарување на супстанција од површината на цврста под дејство на зрачење и течењето на топол гас.

Катетерната аблација на срцето се состои од користење на наизменична струја на радиофреквентна енергија во опсег од 300 до 750 kHz. Под нејзино влијание е уништувањето на одредени делови од срцето. Ресурсот за тоа е стандарден електричен генератор кој произведува немодулирана биполарна струја на одредена фреквенција. Енергијата дејствува помеѓу активниот крај на катетерот кој се доставува до посакуваната точка на миокардот и надворешната адхезивна електрода лоцирана на левата страна на градите или долниот дел на грбот. Уништувањето на ткивото се случува со горење. Така, некротичната област ја губи способноста да генерира импулси.
Индикации и контраиндикации
Радиофреквентна катетерска аблација се користи во случаи каде што пациентот не е во состојба или не сака да зема антиаритмични лекови за долго време, или терапијата со лекови не дава позитивен ефект. Индикации - како нарушување на срцевиот ритам:
- мономорфна вентрикуларна тахикардија (стабилна и епизодна),
- атријална фибрилација и флаттер со висока стапка на контракција,
- вентрикуларни предвремени удари,
- синоатријална и AV-јазла реципрочна тахикардија,
- атријална ектопија,
- Wolff-Parkinson-White синдром (ERW).
Методот е колку што е можно побезбеден, со мал број апсолутни контраиндикации. Тие вклучуваат:
- тешка ренална инсуфициенција
- електролитни нарушувања,
- нарушувања на крварење,
- висок крвен притисок
- значително стеснување на отворањето на митралната валвула,
- преосетливост кон контрастно средство,
- акутни инфективни болести и висока телесна температура,
- првите денови на акутен миокарден инфаркт,
- декомпензација на срцева слабост.
Аблацијата во случај на аритмогена дисплазија на десната комора и дилатирана кардиомиопатија се смета за неефикасна.
Сепак, секој услов е индивидуален, а лекарот донесува одлука за соодветноста, соодносот на придобивките и штетите на постапката, внимателно проучувајќи ја историјата и резултатите од испитувањето на пациентот.
Техничка процедура
Радиофреквентната аблација на срцето обезбедува задолжителна електрофизиолошка студија (ЕФИ). Се врши во услови на работа на специјализиран центар или опремен кардиолошки диспанзер. Интервенцијата не бара анестезија, бидејќи постапката е минимално инвазивна и не предвидува засеци или болни сензации. Пациентот е седиран, се третираат потребните делови од телото. Потоа преку кожата, феморалната, субклавичната или југуларната вена е пробиена. Понекогаш се користи феморалната или радијалната артерија. Водич и катетер се вметнуваат толку долги колку што можат да стигнат до потребната срцева комора. По притискање на електродата на вистинското место и поврзување со специјален уред, се даваат електрични празнења кои ги стимулираат интракардијалните сигнали. Компјутерот ја проценува и прикажува реакцијата на срцето на стимулот. Така, лекарот ги препознава фокуси на ектопична ексцитација (оние области на миокард што предизвикуваат аритмија или тахикардија). За време на EFI, пациентот чувствува непријатно пецкање, срцеви палпитации, замрзнување или салтоне. Сепак, не грижете се, бидејќи тоа е одговорот на стимулацијата.
Кога се открие проблематичен фокус, се изведува радиофреквентна аблација. Зафатената област е под влијание на протокот на висока фреквентна енергија. Потоа повторно направете EFI за да ја оцените ефективноста на третманот. Ако резултатот е позитивен, операцијата е завршена, пациентот се пренесува на одделението за понатамошно набљудување.
Како функционира операцијата, видете го видеото подолу.
Компликации по перформансите
Како и кај секоја интервенција во телото, постоперативниот период и долгорочните ефекти се карактеризираат со голем број на компликации.Тие главно се предизвикани од повреди на соседните органи и ткива.
Размислете за некои од нив:
- Термичко оштетување на френичниот нерв, кој е анатомски лоциран во близина на супериорната вена кава и десната горна пулмонална вена. Таа е асимптоматска, сепак, некои луѓе може да имаат недостаток на воздух, кашлица.
- Оштетувањето на вагусниот нерв доведува до чувство на полност во стомакот, надуеност, можеби оштетена гастроинтестинална подвижност.
- Оштетување на хранопроводот, формирањето на фистули манифестира болка при голтање, треска, воспалителни промени во крвта.
- Повреда на интегритетот на крвните садови (хематоми, артериовенски фистули, псеудоанеуризми, крварење).
- Перикардијалната ефузија и кардијалната тампонада се опасни по живот (потенцијален ризик од било какви операции).
- Хиперволемија на пулмоналната циркулација. Кај пациенти со срцева инсуфициенција и ниска миокардна контрактилност, хиперволемија манифестира знаци на стагнација: недостаток на воздух, непродуктивна кашлица, брзо отчукување на срцето.
- Стеноза на пулмоналните вени. Првите знаци се појавуваат по шест месеци, што ги доведува во заблуда лекарите. Постои замреност, кашлица, хемоптиза, честа пневмонија.
- Тромбоемболизам поради формирање на интракардијален тромб.
- Смрт Смртоносниот исход се случува многу ретко, но тоа е можно во тешка соматска состојба на пациентот.
Обнова по интервенција
Рехабилитација по РФА на срцето започнува веднаш кога пациентот се пренесува на општото одделение. Првите шест до осум часа е одмор во кревет, не можете да ја свиткате ногата, каде што артеријата се користи за вметнување на електродата. На локацијата на пункција наметнете затегнување на притисокот. Овие мерки се насочени кон спречување на развој на модринка на бутот. Водата и умерениот внес на лесни јадења се дозволени следниот ден по процедурата.
Понекогаш се повторува раздвојувањето на ритамот, што не треба да се смета за неефективност на операцијата. На срцето треба да се опорави, погодените области заздрават. Со цел да се одржи точниот ритам во раниот постоперативен период, се пропишуваат антиаритмични лекови. Во болницата, тие започнуваат да примаат антикоагулантни лекови за да спречат формирање на згрутчување на крвта.
По отпуштањето, рехабилитацијата продолжува дома. Првите неколку дена, се препорачува да се грижи за настинки, а не за спорт, да се одморат повеќе.
Три месеци подоцна, резултатот од RFA се проценува и се одредуваат понатамошни тактики. Лекарот откажува антиаритмици, антикоагуланти (кога е назначено, терапијата се продолжува до една година или повеќе). Во иднина, нема ограничувања, едно лице се враќа на работа и секојдневниот живот.
RF отстранување осврти
Осврти на катеризација на срцето во случај на аритмија се претежно позитивни и кај кардиолози и кај пациенти, што ја потврдува ефективноста на методот. Сепак, тие се сеќаваат: RFA е погодна само за одредени патологии на нарушување на ритамот, и ова е клучот за успехот на неговата имплементација. Повеќето процедури завршуваат со позитивен резултат и значително го зголемуваат времетраењето и квалитетот на животот на пациентот.
Животот по аблација
По аблацијата на погодените лезии или устата на пулмоналните вени, се препорачува да се придржуваат на следните принципи:
- Урамнотежена исхрана со исклучок на транс масти, намалување на потрошувачката на заситени масни киселини. Поголемиот дел од исхраната се состои од овошје и зеленчук, а не производи од месо. Ограничете сол на кафена лажичка дневно.
- Алкохолот во разумни граници. Целосно одбивање на алкохолни пијалаци не е потребно, 20 g алкохол дневно за мажи и 10 g за жени се смета за дозволена.
- Пушењето престанок. Никотин ги ограничува крвните садови, што предизвикува зголемување на притисокот, кислородно гладување на миокардот и исхемија.
- Кофеинот делува како чад од цигари.
- Редовна физичка активност. Позитивно на кардиоваскуларниот систем влијае врз трчање, пливање, пешачење, возење велосипед.Подобро е да се направи пристрасност на кардио, наместо моќност.
- Контрола на крвниот притисок и слични болести.
Ако го следите здрав начин на живот, се јавува целосна наплата на телото, ризикот од повторени нарушувања на ритамот се намалува, прогнозата за брзо обновување и активна долговечност се подобрува.
Катетерната аблација на срцето користејќи радиофреквентна енергија се користи во модерната аритмија. Операцијата обезбедува висока ефикасност во третманот на вентрикуларните и атријалните нарушувања, минимална смртност. Пациентот не треба долгорочна рехабилитација, по неколку дена неговата здравствена состојба се враќа во нормала, тој се враќа во своите вообичаени активности. Единствениот недостаток на постапката е високата цена и непристапноста на некои пациенти.
Како се изведува RFO: детали
Проводникот RF се вметнува во зафатената вена по прободување на кожата. Ја надгледува постапката ултразвук. "Водно пердув" се создава околу вената со анестетик. Таа исто така ја ограничува вената од ткивата што го опкружуваат. RF генераторот потоа ги пренесува брановите до катетерот. Како резултат на активното зрачење, се јавува промена на протеинските молекули на вената. Едно вклучување на генераторот овозможува да се процесираат околу 7 сантиметри од венски сад. Како проводник напредува, остатокот од вената е фатен.

Процесот на обработка е автоматски: уредот, фокусирајќи се на температурата во садот, го регулира протокот на енергија на вената. Самиот уред го одредува времетраењето на дејството. Целосно затворање на ѕидовите на садот со должина од околу 45 см се изведува за 5 минути. По завршувањето на манипулацијата, местото на инјектирање се третира со раствор за дезинфекција, запечатен, а потоа на ногата се става болничко чување. Тоа е тоа!
Кој е прикажан RFO?
Главната индикација за облитерација на садовите на долните екстремитети се варикозните вени. Се разбира, оваа техника не е единственото оружје против болеста. Постојат конзервативни методи, склеротерапија и флебектомија. Но Најблиску се натпреварува техника е ендовазолска ласерска облитерација.
Што е EVLO?
Методот на ласерска коагулација е многу сличен со RFO: во пунктот на оштетениот венски сад се прави и пункција, а потоа се вметнува и фиксира тенок ласерски влакно. Моќноста на ласерскиот зрак е строго дозирана. Манипулацијата е контролирана со ултразвук.

Се верувало дека венскиот сад бил оштетен поради вриење на крв. Но, сега се покажаа нови детали: покрај вриење и оштетување на вената под влијание на колагенски колапс со висока температура на ѕидната структура на садот. Постои "синтерување" на вената одвнатре. Постапката е сосема безбедна и брза. Да, и пациентот воопшто не боли: се прави ефикасна анестезија.
Што е добро за EVLO?
- Кожата е малку повредна: останува мал напад на игла.
- Нема потреба од хоспитализација.
- Сите манипулации се одвиваат под локална анестезија. Човекот е свесен.
- Отсуството на анестезија не предизвикува скокови во крвниот притисок, што позитивно влијае на срцевата активност на пациентот.
- Воден ласер ја прави манипулацијата целосно безболна.
- Многу мал процент на несакани ефекти.
Несомнено, ендовазалната ласерска облитерација во безбедноста е супериорна во однос на хируршките техники. На крајот на EVLO, пациентот става специјално складирање на компресија, поради што хематомите решаваат побрзо и третираната вена е притиснато. Пациентите со компресија чорапи се носат до повеќе од три недели.
Дали сè е толку добро?
При спроведување на ласерска коагулација, како и кај другите методи, се случуваат несакани ефекти. Но, тие се скудни и подложни на конзервативен ефект.
- Hematomas
- Паравазални изгореници
- Тромбофлебитис на третираната вена,
- Приливи на флебити.
Овие проблеми се решаваат по употреба на антикоагулантна терапија, зголемена компресија и назначување на маст за хепарин.
Ставете го RFO во третманот на проширени вени
Ова прашање, иако навремено, е многу двосмислено. Секоја година се развиваат интраваскуларни методи и се прават совршени, се појавуваат нови податоци. Затоа Не постојат општо прифатени стандарди за ослободување од проширените вени, меѓутоа нема ниту "водач" меѓу методите.

Класичниот метод - флебектомија - е главен третман за проширени вени 100 години. Сепак, несаканите ефекти од операцијата (козметичка, долга рехабилитација) ги принудуваат докторите да се повеќе и повеќе се одлучуваат за минимално инвазивни интервенции. Сепак, се уште постои економска компонента - цената. Флебектомијата се изведува според системот на ЦИИ, а интраваскуларните интервенции се многу скапо задоволство.. На пример, кај ласерска коагулација и радиофреквентна облитерација на вените, цената може да биде недостапна за многу категории на пациенти, особено пензионери.
И покрај високата безбедност и многу малиот период на рехабилитација, методот на ласерска коагулација не е секогаш прикажан кај пациентите. Радиофреквентното ширење на вените на долните екстремитети го надминува EVLO во некои индикатори. RFO се користи за лезии на сафенозните вени (големи и мали).
Кога е забрането RFO?
- На долните екстремитети се зафатени атеросклероза,
- Жената е бремена или доево,
- Пренесена тромбоза,
- Акутна тромбоза,
- Во областа на пункциите, болестите се забележани на кожата (воспалителни или заразни),
- Ниво на тешкотија при примена на долна облека за компресија (на пример, во случај на дебелина),
- Тешка виталност на вените.
Подготовки за RFO
Бидејќи RFO се смета за релативно безбеден метод за третирање на проширени вени, посебна подготовка не е неопходна за нејзино спроведување. Но, сепак, потребен е ултразвучен дуплекс скенирање на венски садови за да се потврдат доказите. Покрај тоа, пациентот треба да се испита: да се направи коалограм и ЕКГ, за извршување крвни тестови (биохемија, хепатитис, општо, ХИВ, сифилис).
Исто така, потребно е да се добие дозвола од терапевтот за операција ако не постојат соодветни контраиндикации. Пред процедурата, самите пациенти ја депилираат и складираат на долна облека за компресија.
Често се користи комбинирана техника: RFO е дополнет со склеротерапија. Минефлебектомијата на малите притоки на вени, погодени од проширени вени, скоро секогаш се изведува.
Рехабилитација и можните ефекти од RFO
На крајот на интраваскуларната интервенција, пациентот веднаш става компресивна облека и мора да оди во траење од 40 минути во неа. Оваа прошетка е неопходна за да се спречи тромбоза.

Болничка трикотажа се носи за кратко време: 1-2 недели. Имајте на ум дека ова е најкраткиот период на неговата употреба кај сите методи. Секој ден, пациентот мора да оди најмалку еден час. Лекцијата е едноставна и многу пријатна.
- Статичко оптоварување на нозете,
- Гимнастика, аеробик, моќност,
- Термички процедури (сауна, бања),
- Велосипед за вежбање
Тоа е важно! По процедурата на RFO, неопходно е да се набљудува вашиот лекарски лекар. По неколку дена, императив е да се изврши ултразвучен ангиосканинг.
Во 1-2% од пациентите, компликации може да се појават во форма на длабока венска тромбоза на долните екстремитети. Случаите на пулмонална емболија се опишани во литературата.
Како и кај другите методи за третирање на проширени вени, може да се појави рецидив по извршувањето на РФО.
- Реканализација на вените
- Појавата на ингвинален рефлукс,
- Повреда на постапката,
- Специјалната структура на крвните садови на пациентот
Веројатноста за повторување на болеста е, како и со употребата на други методи, околу 10%.
Предности на методот RFO
Радиофреквентното ширење на вените ги надминува другите познати методи на третман на проширени вени во голем број индикатори:
- Брзина на
- Автоматски избор на влијанието на генераторот
- Ниска болка
- Отсуството на грди лузни и засеци во нозете,
- Многу малку несакани ефекти во форма на крварење или заразни инфекции,
- Можеби комбинација со фармакотерапија и склеротерапија,
- Може да се користи за лекување на пациенти со прекумерна тежина,
- Краток период на рехабилитација,
- Кратка употреба на долна облека за компресија
- Можност за употреба на проблематични области за превенција.
Па што: RFO или ласер?
 Техниката за радиофрекфентна облитерација е модерна ендовазална процедура за третман на проширени вени. Меѓутоа, во САД се користи само во 30% од случаите. Ласерскиот третман е повеќе од двојно почест. Факт е дека науката не застанува, се појавуваат нови современи ласерски уреди. Со нивна помош, постапката се одвива со најголем ефект, а по него речиси и да нема хематом. Покрај тоа, сега дијаметарот на засегнатиот сад не претставува пречка за краен ласерски облитерација на вените. Затоа, секоја фаза на проширени вени може да се третира со овој метод.
Техниката за радиофрекфентна облитерација е модерна ендовазална процедура за третман на проширени вени. Меѓутоа, во САД се користи само во 30% од случаите. Ласерскиот третман е повеќе од двојно почест. Факт е дека науката не застанува, се појавуваат нови современи ласерски уреди. Со нивна помош, постапката се одвива со најголем ефект, а по него речиси и да нема хематом. Покрај тоа, сега дијаметарот на засегнатиот сад не претставува пречка за краен ласерски облитерација на вените. Затоа, секоја фаза на проширени вени може да се третира со овој метод.
Меѓутоа, со ласерската техника, самиот доктор ја менува брзината на движење и интензитетот на влијанието на зракот. "Човечкиот фактор" влијае на резултатите. Да, и компресија долна облека носи повеќе.
RFO и EVLO се најмодерни методи за влијание врз болните вени. Бројни апликации од нив даваат одлични резултати. Двата методи се безболни. Сепак, релапсите почесто се забележани по RFO.
Пациентот може да биде збунет: што да одбереш? Со оглед на тоа што многу услови се еднакви, трошоците за третман стануваат одлучувачки фактор. Методот на забрзување на радиофреквенцијата на вените чини повеќе од ласерска коагулација. На пример, во Русија, во зависност од износот на интервенција, се движи од 40.000 до 70.000 рубли (на една нога).
Кој метод на третман на варикозните вени да избере - одлучува флеболог заедно со пациентот. Цел фактор кој влијае врз овој избор е индикацијата за спроведување на еден или друг метод, добиен како резултат на испитување на пациентот. Овој преглед ви овозможува да го дознаете обемот на болеста, состојбата на вентилите, како и перфорирањето и длабоките вени.
Но, денес, на многу начини, овој избор е субјективен. Тоа зависи од опремата на клиниката, од квалификациите, преференциите и клиничкото искуство на флебологот. И изборот на клиниката, лекарот е секогаш за пациентот.
Интравенска ласерска аблација
Третманот на проширени вени со ласер може да се врши под локална анестезија на амбулантско ниво. Венскиот пристап се добива со пирсинг со игла или канила под ултразвучно раководење. По влегувањето низ иглата, катетерот се внесува во вената до нивото на поврзување со длабоките вени на системот. Ако вената е премногу измачена, има големи странични гранки или содржи тромботични или склеротични сегменти, катетерот може да биде тежок за движење, и потребна е грижа за да се избегне ризикот од перфорација и емболија. По проверка на позицијата на катетерот со ултразвук, иглата се отстранува. Потоа, латерот на влакна се вметнува низ катетерот, кој коагулира протеини и на тој начин го затвора оштетениот сад. Компресирачките завои или медицинските чорапи треба да се носат една недела по процедурата.
Силни страни
EVLA е идеален за линеарни спленозни вени со дијаметар од 5 mm или повеќе. Постапката, исто така, може да се користи за отстранување на предните или задните поткожни и перфораторни вени. Современата технологија ги намали трошоците за постапката. Друга предност е тоа што количината на ласерска енергија може да се прилагоди. Од сите методи на термичка аблација, EVLA е најшироко изучуван во медицинската литература. Метаанализа на споредба на различни методи за третирање на поткожни проширени вени во 2009 година покажа дека ласерската коагулација има најголема стапка на успех (во 93% од случаите, по 5 години набљудување).
Слабости
Некои технички потешкотии можат да се појават за време на постапката EVLA, дури и во искусни раце. Во многу синусни вени, вметнувањето на катетерот е тешко и може да доведе до венична перфорација. Несаканите ефекти на EVLA обично не се сериозни. Најчести несакани ефекти се модринки и болка, со или без тампонирање. Други поретки несакани ефекти вклучуваат: изгореници на кожа (



